4
Fuentes de radiación y tecnologías alternativas en la medicina y la investigación
En este capítulo se analizan algunas de las principales aplicaciones de las fuentes radiactivas en la medicina y la investigación y el estado actual de las tecnologías alternativas para reemplazarlas. Las referencias a tecnologías específicas y, en algunos casos, a productos comerciales y fabricantes específicos no necesariamente constituyen ni implican que el comité los respalde.
4.1 IRRADIACIÓN DE LA SANGRE
La irradiación de sangre es el método más común utilizado en los Estados Unidos para prevenir la enfermedad de injerto contra huésped asociada a transfusiones (transfusion-associated graft-versus-host disease, TA-GvHD). La TA-GvHD se produce cuando un componente sanguíneo celular que contiene linfocitos T de un donante inmunocompetente se transfunde a un receptor inmunoincompetente (huésped). Las células del donante transfundidas reaccionan contra el tejido del receptor y dañan la piel, el hígado y el tracto gastrointestinal. Más importante aún, en la TA-GvHD, los leucocitos inmunocompetentes del donante también atacan la médula ósea del huésped y producen un estado de insuficiencia fatal de la médula ósea hipoplásica o aplásica. El huésped suele morir de infección debido a una septicemia. La TA-GvHD también ocurre cuando el tipo de antígeno leucocitario humano del donante y del receptor es similar, como puede ocurrir en las donaciones de sangre de familiares de primer grado. En estos casos, el sistema inmunitario del receptor no puede identificar los linfocitos del donante como extraños y destruirlos (Bahar y Tormey, 2018). Como hay pocas intervenciones terapéuticas efectivas, si es que hay alguna, una vez que se produce la TA-GvHD, el único enfoque es evitar que se produzca en primer lugar.
La reducción del riesgo de la TA-GvHD se basa en bloquear la replicación de los linfocitos T mediante el tratamiento de los productos sanguíneos celulares antes de la transfusión a un paciente susceptible. En los Estados Unidos y Europa, solo los componentes sanguíneos utilizados para el tratamiento de pacientes con un riesgo identificado requieren tratamiento tal como la irradiación. Aproximadamente el 16 por ciento de los glóbulos rojos y el 52 por ciento de las unidades de plaquetas en los Estados Unidos fueron irradiados profilácticamente con fuentes de rayos gamma o rayos X en 2017 para prevenir la TA-GvHD en receptores susceptibles (Sapiano et al., 2020). Los porcentajes de componentes sanguíneos tratados varían significativamente según el país en función del riesgo de TA-GvHD. El riesgo es mayor en poblaciones genéticamente más homogéneas, como por ejemplo en Japón, en comparación con poblaciones con mayor grado de heterogeneidad, tales como las de muchos países africanos.
En las siguientes secciones se analizan las capacidades de diferentes tecnologías para la profilaxis contra la TA-GvHD. Estas también se resumen en la Tabla 4.1.
TABLA 4.1 Capacidades de las diferentes tecnologías con respecto a la profilaxis contra la TA-GvHD y la reducción de patógenos
| Tecnología isotópica | Tecnología no isotópica | ||||
|---|---|---|---|---|---|
| Irradiador Gamma (Cs-137) | Rayos X | Reducción de patógenos con UVA (amotosaleno) | Reducción de patógenos con UVB (riboflavina) | Reducción de patógenos con UVC | |
| Sangre completa | Sí | Sí | No | (Sí) | No |
| Plaquetas | Sí | Sí | Sí | (Sí) | (Sí) |
| Plasma | Sí | Sí | Sí | (Sí) | No |
| Glóbulos rojos | Sí | Sí | No | (Sí) | No |
| Enfermedad de injerto contra huésped asociada a las transfusiones (inactivación de los linfocitos T) | Sí | Sí | Sí | (Sí) | (Sí) |
| Infecciones transmitidas por transfusiones | No | No | Sí | (Sí) | (Sí) |
| Reacciones adversas asociadas a transfusiones | No | No | Sí | (Sí) | (Sí) |
NOTAS: (Sí) significa no disponible en los Estados Unidos. TA-GvHD = enfermedad de injerto contra huésped asociada a las transfusiones; UVA = ultravioleta A; UVB = ultravioleta B.
FUENTE: Adoptado del NSTC, 2016, y actualizado.
4.1.1 Tecnologías radioisotópicas
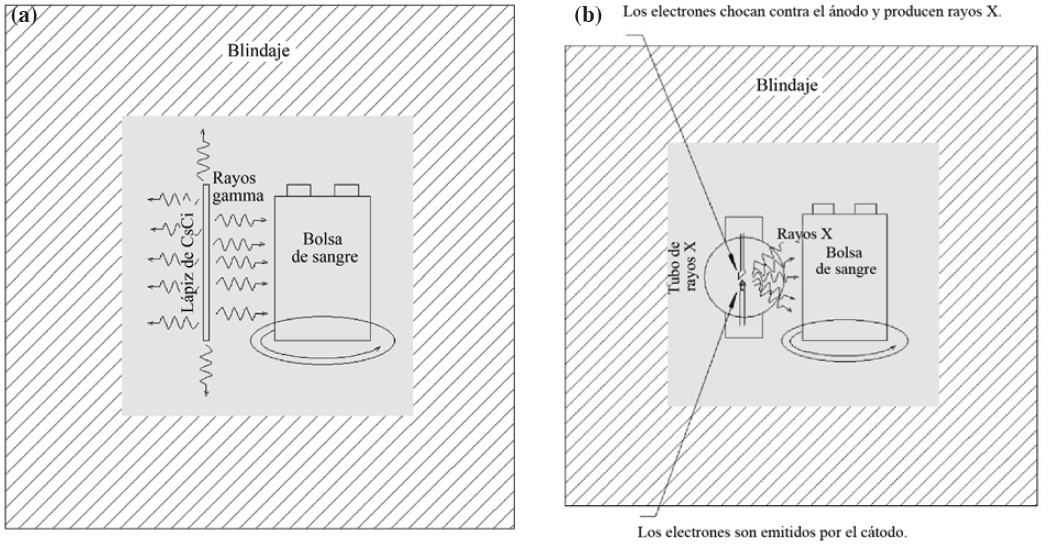
La irradiación gamma de los componentes sanguíneos con dosis que anulan la capacidad de proliferación de los glóbulos blancos (white blood cells, WBC) es el método predominante para prevenir la TA-GvHD. La irradiación gamma de los componentes sanguíneos para inactivar los linfocitos es el método predominante para prevenir la TA-GvHD (véase la Figura 4.1a). Los irradiadores de sangre de cesio-137 específicos (que incorporan polvo de cloruro de cesio [CsCl] prensado y sellado en cápsulas de acero inoxidable; denominados irradiadores de cesio en este capítulo) han sido el método estándar para la irradiación de los componentes sanguíneos a fin de inactivar linfocitos y prevenir la TA-GvHD durante décadas. La irradiación de la sangre es la aplicación más común que utiliza cesio-137, seguida de los irradiadores para investigación (véase la Sección 4.2). Los irradiadores de cesio son una fuente de Categoría 1 que se basa en el sistema de clasificación del Organismo Internacional de Energía Atómica (OIEA) y suelen contener varias fuentes que suman un total de 1,000 a 5,000 Ci (37 a 185 TBq) de CsCl en el momento de la compra. Aproximadamente el 5 por ciento de los irradiadores de sangre utilizan cobalto-60 de alta actividad (NRC, 2008). La fuente radiactiva está completamente contenida en escudos de plomo, por lo que los irradiadores de sangre se denominan irradiadores "autoblindados". Incluidos sus escudos, estos irradiadores son muy pesados, pesan más de una tonelada métrica. La Administración Nacional de Seguridad Nuclear (NNSA) estima que hay aproximadamente 400 irradiadores de sangre de cesio en los Estados Unidos (Itamura et al., 2018).
En cuanto a la profilaxis contra la TA-GvHD, la guía actual de la Administración de Alimentos y Medicamentos (FDA) recomienda que se dirijan 25 Gray (Gy) al plano medio del recipiente de irradiación, sin que ninguna dosis dentro del recipiente sea inferior a 15 Gy (FDA, 1993). Los irradiadores de cesio están diseñados para que el operador esté protegido automáticamente por escudos cuando el recipiente que contiene los productos sanguíneos se mueva hacia la cámara de irradiación. El recipiente de irradiación se gira en una plataforma giratoria para lograr la uniformidad de la dosis. Las dosis no suelen variar dentro del recipiente en más del 20 por ciento, excepto en una pequeña porción en la parte superior e inferior del recipiente (NRC, 2008). Debido a la desintegración radiactiva natural, a los irradiadores de cesio y cobalto se les realiza un mapeo de dosis anualmente y se recalculan los tiempos de exposición (Moroff y Luban, 1997) para asegurar que la dosis recomendada por la FDA se aplique a los componentes sanguíneos. A menos que el irradiador de sangre se acerque o esté más allá del final de su vida útil (más de aproximadamente 3 0 años), los tiempos de exposición suelen ser de aproximadamente 5 minutos. El costo actual de comprar un irradiador de cesio varía entre $200,000 y $350,000.
4.1.2 Tecnologías alternativas
Hay dos alternativas a los irradiadores de cesio: los irradiadores de rayos X para todos los componentes sanguíneos y los métodos de reducción de patógenos para algunos componentes sanguíneos. Estas se analizan en las siguientes secciones.
Irradiadores de rayos X
Los irradiadores de sangre de rayos X fueron aprobados por primera vez por la FDA como una alternativa a los irradiadores de cesio en 1999. Durante los primeros años de implementación, los irradiadores de rayos X eran propensos a sufrir frecuentes averías, en comparación con los irradiadores gamma, debido a fallas del tubo de rayos X o de la fuente de energía. Varios bancos de sangre compraron irradiadores de rayos X de respaldo o firmaron acuerdos de cooperación con instituciones cercanas para compensar las averías (NRC, 2008).
En febrero de 2009, la FDA otorgó la aprobación para el irradiador de sangre de rayos X RS3400 de Rad Source Technologies que incorporaba un tubo de rayos X rediseñado (FDA, 2021b). El nuevo tubo era alargado y contenía un conjunto lineal de filamentos catódicos rodeados por un ánodo objetivo coaxial transmisible por rayos X hecho de oro (Au), que es un material objetivo con un número atómico más alto. El área de superficie más grande del ánodo en comparación con los tubos de rayos X tradicionales permitió una mejor disipación del calor. Con múltiples filamentos catódicos cortos y el objetivo de mayor número atómico, produjo una mayor salida de radiación 360 grados alrededor del filamento con menor voltaje, alargando la vida útil del tubo de rayos X (Ausburn, 2016). Las muestras se rotan de forma coaxial alrededor del tubo único para proporcionar una irradiación homogénea. Los tubos con objetivos dañados pueden ser reacondicionados por el fabricante en lugar de ser desechados. Debido al requerimiento de voltaje más bajo y una mejor disipación de calor, el dispositivo que contiene el tubo de rayos X rediseñado (denominado tubo de rayos X de segunda generación en este informe) se puede enfriar mediante un sistema de circulación de agua cerrado en lugar de tener que estar conectado al agua pública, un requisito de los dispositivos de rayos X de primera generación. La tecnología de irradiadores de sangre de rayos X de segunda generación implementada en los últimos 10 años ha sido ampliamente aceptada como una alternativa confiable y rentable a los irradiadores de cesio. La figura 4.1b es una representación esquemática de un irradiador de sangre de rayos X.
Actualmente, al menos cuatro fabricantes producen o distribuyen irradiadores de rayos X: Rad Source Technologies produce el irradiador RS3400; Hitachi produce el irradiador Sangrey; R3 X-Ray LLC distribuye
el RadGil2 US y Best Theratronics produce el Raycell MK2. De estos productos, el RS3400 contiene el tubo de segunda generación descrito más arriba en esta sección y los otros productos contienen tubos de primera generación. Las configuraciones del dispositivo varían, pero los irradiadores de rayos X de primera generación suelen utilizar un sistema de tubos de rayos X convencional de dos tubos rodeados por un contenedor con protección de plomo. Con el fin de asegurar una dosis de radiación uniforme sin rotación del objetivo, el dispositivo puede usar dos tubos de rayos X opuestos, uno a cada lado de la cámara donde se coloca el contenedor del objetivo, y la administración de la dosis se controla mediante el ajuste y la supervisión del tiempo de irradiación, en base a la tasa de dosis central.
El rendimiento de los dispositivos de rayos X es comparable al de los irradiadores de cesio con tiempos de exposición típicos de aproximadamente 5 minutos. Los dispositivos de rayos X tienen aproximadamente el mismo tamaño que los irradiadores gamma, pero pesan un poco menos. El costo de adquisición de un irradiador de sangre de rayos X es comparable al de un irradiador de cesio, alrededor de $270,000 (NTI, 2018a).
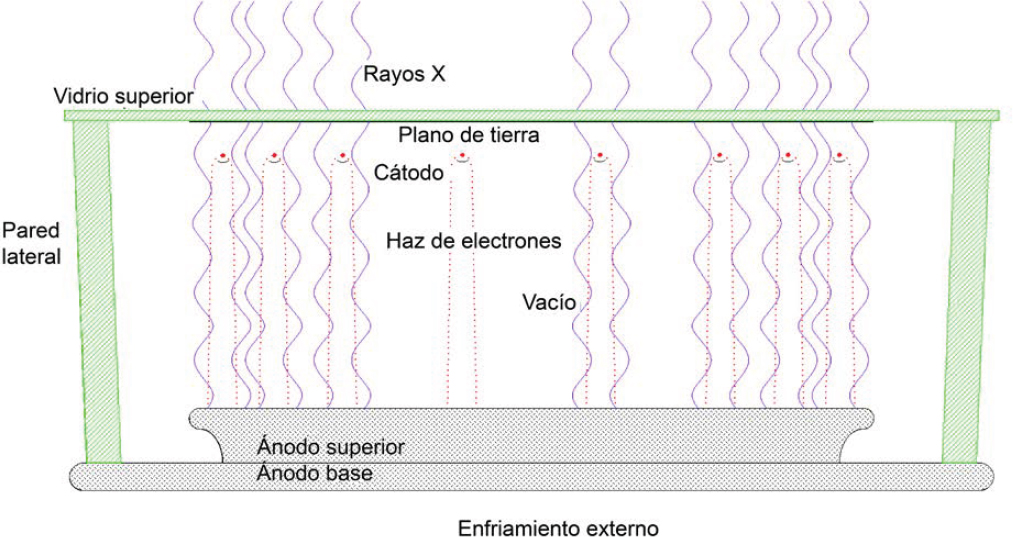
Stellarray, una pequeña empresa que recibió los premios Investigación de Innovación para Pequeñas Empresas (SBIR) y Transferencia de Tecnología de Pequeñas Empresas de la NNSA, está desarrollando una variedad de irradiadores para el reemplazo de isótopos en base a una nueva arquitectura de fuente de rayos X denominada fuente de rayos X de panel plano (flat-panel x-ray source, FPXS) que incluye un irradiador de sangre autónomo (self-contained blood irradiator, SCBI). A diferencia de los sistemas de rayos X convencionales en los que los rayos X se generan a partir de un punto pequeño en un ánodo en ángulo o curvo, la FPXS produce rayos X en un área mucho más amplia en una superficie de ánodo plana. La exposición de un lado del ánodo al entorno externo para su refrigeración, la ausencia del efecto de talón de un tubo de rayos X y la capacidad de hacer que el área de flujo de la fuente sea la misma que el área objetivo de la radiación proporcionan ventajas en términos de eficiencia energética y gestión térmica. La Figura 4.2 muestra una vista en sección transversal de un panel de FPXS. La configuración de la tecnología se describe con cierto detalle en otra parte (Eaton et al., 2019).
El diseño de la FPXS comenzó hace más de 10 años cuando los problemas de fiabilidad de las fuentes de rayos X para la irradiación de sangre eran prohibitivos para su uso en esta aplicación. El SCBI está diseñado para administrar una dosis uniforme de 25 Gy a bolsas de sangre y otros productos sanguíneos y para lograr una variación de la dosis no superior al 10 por ciento a lo largo de cualquier eje, que es lo que normalmente se logra con las máquinas de rayos X actualmente en el mercado. Una posible ventaja de este sistema es que puede irradiar sangre en menos de 4 minutos, lo que lo hace muy adecuado para su uso en bancos de sangre y hospitales con mucha actividad. Además,
FUENTE: Cortesía de Stellarray, Inc.
los gabinetes para estos irradiadores son aproximadamente una cuarta parte del tamaño de los irradiadores disponibles actualmente que utilizan rayos X o rayos gamma. A excepción de estas posibles ventajas, la tecnología de Stellarray no parece proporcionar un beneficio evidente a los sistemas de rayos X para la irradiación de sangre que ya están en el mercado, a menos que su precio sea atractivo.1 Sin embargo, esta nueva tecnología, que se espera que salga al mercado en 2021, agregará competencia en el mercado de productos. También se están desarrollando dos tipos de irradiadores para investigación y un irradiador de esterilización de insectos que utilizan la misma arquitectura de sistema básica.
La viabilidad de utilizar aceleradores lineales médicos (linacs) para irradiar componentes sanguíneos se ha demostrado en varios estudios (Butson et al., 2000; Olivo et al., 2015; Pinnarò et al., 2011), pero explorar esta opción solo tiene sentido en entornos en los que no existe la opción de un irradiador de sangre específico debido a los recursos limitados. El desafío en estos estudios ha sido principalmente establecer el plan de dosimetría para lograr una distribución homogénea de la dosis. Varias compañías han intentado desarrollar la próxima generación de aceleradores compactos de baja energía dedicados a reemplazar radioisótopos en irradiadores de sangre de cesio. Por ejemplo, en 2010, RadiaBeam Systems desarrolló un innovador proceso de fabricación de linacs con el objetivo de reducir los costos y el tamaño, haciéndolos adecuados para estas aplicaciones. El acelerador, al que denominaron MicroLinac, se desarrolló en el Stanford Linear Accelerator Center, una instalación del Departamento de Energía (DOE). Se alimentó de una fuente de radiofrecuencia (RF) de magnetrón de banda x disponible en el mercado. Se construyó y evaluó un prototipo de linac de 2 MeV para irradiadores autónomos, pero se consideró demasiado caro para su aplicación.2 Desde 2016, RadiaBeam ha estado siguiendo el enfoque de fabricación del linac dividido, capaz de reducir significativamente los costos de fabricación debido a la menor cantidad de componentes. Los desarrollos de RadiaBeam en esta área van desde aceleradores de 0.2- a 1.0-MeV para radiografía portátil hasta sistemas más potentes de 6-MeV para aplicaciones de irradiación.
Métodos de reducción de patógenos
La reducción de patógenos (o inactivación de patógenos) es un proceso mediante el cual los componentes sanguíneos se tratan poco después de la recolección para inactivar cualquier agente infeccioso restante, incluidos virus, bacterias conocidas por contaminar las plaquetas,3 y parásitos. Aparte del contenido de los leucocitos (incluidos los linfocitos T), no debe haber ningún ácido nucleico genómico (ADN o ARN) en la sangre humana para transfusión. Cualquier ADN o ARN presente en la sangre recolectada es el asociado a un patógeno. La reducción de patógenos se logra mediante métodos que modifican los ácidos nucleicos de los patógenos en los diferentes componentes sanguíneos.4 La necesidad de fabricar componentes sanguíneos reducidos en patógenos difiere según el componente. Por ejemplo, la necesidad de fabricar plaquetas reducidas en patógenos es mayor que la de fabricar plasma reducido en patógenos. Esto se debe a que las plaquetas se almacenan a temperatura ambiente y, por lo tanto, existe un mayor riesgo de crecimiento bacteriano si la unidad del componente está sujeta a contaminación. El plasma se almacena congelado y es menos probable que se produzca contaminación bacteriana en un componente criopreservado.
En el contexto de este informe, se ha comprobado que el tratamiento de algunos componentes sanguíneos con metodologías de reducción de patógenos es eficaz contra la proliferación de linfocitos y, por lo tanto, en la prevención de la TA-GvHD. Esto hace que los métodos de reducción de patógenos sean alternativas o posibles alternativas a los irradiadores de cesio y cobalto-60 para el tratamiento de algunos componentes sanguíneos (pero no todos). Aunque algunas metodologías de reducción de patógenos pueden ser alternativas a la radiación gamma, se ha informado que la radiación gamma es una alternativa ineficaz a la reducción de patógenos (Bello-López et al., 2016).
La FDA aprobó en 2014 dos sistemas ultravioleta (UV) de un fabricante para el tratamiento de plaquetas y plasma con el fin de lograr la reducción de patógenos sanguíneos. Los sistemas para la reducción de patógenos de los glóbulos rojos o los tratamientos de sangre completa aún no han obtenido la aprobación de la FDA.
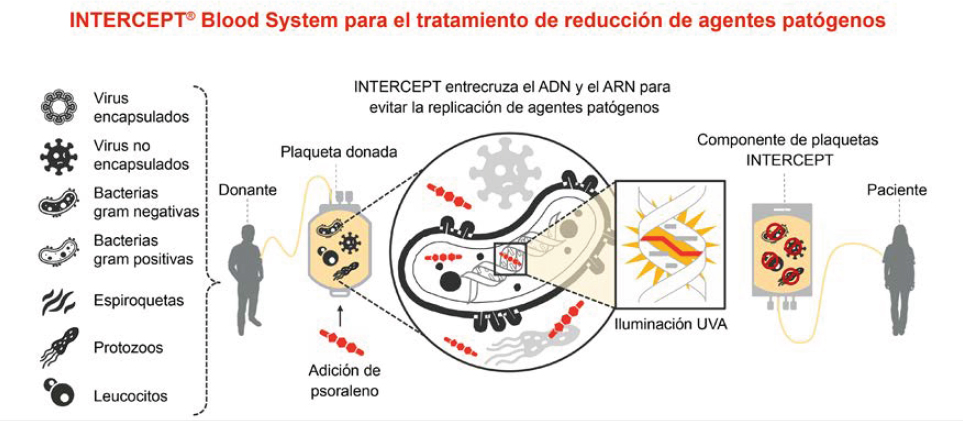
El primer método de reducción de patógenos para plaquetas y plasma con psoraleno, amotosaleno y luz ultravioleta A (UVA) fue autorizado a Cerus Corporation (FDA, 2014) y se ha estado utilizando en algunos países de Europa desde principios de la década de 2000. El tratamiento inactiva virus, bacterias, parásitos y linfocitos al producir aductos de amotosaleno en el ácido nucleico, bloqueando la replicación de patógenos y linfocitos con la retención de la función terapéutica del componente sanguíneo (Castro et al., 2018; Grass et al.,
___________________
1 El precio objetivo es de $175,000 a $275,000 según CISA (2019).
2 Salime Boucher, RadiaBeam Technologies, LLC, presentación al comité el 17 de diciembre de 2020.
3 En diciembre de 2020, la FDA actualizó sus pautas para las estrategias de control de riesgo bacteriano. Las nuevas pautas requieren medidas de seguridad adicionales, que probablemente conducirán a una mayor utilización de métodos de reducción de patógenos en los Estados Unidos (FDA, 2020).
4 Se ha observado cierto daño en la calidad de los glóbulos rojos y las plaquetas sometidos a la reducción de patógenos, pero las disminuciones se han considerado aceptables según las aprobaciones de los organismos reguladores.
FUENTE: Cerus Corporation.
1998) (véase la Figura 4.3). La densidad de aductos en el ADN de los linfocitos producidos por amotosaleno y UVA (aproximadamente 1 en 37 pares de bases) es significativamente mayor que la densidad de roturas del ADN causadas por 25 Gy de irradiación de rayos gamma o rayos X (1 en 37,000 pares de bases), lo que sugiere una mayor inhibición de la replicación y, por tanto, mayor inactivación de los linfocitos (Castro et al., 2018).
En cuanto a las plaquetas, el tratamiento con amotosaleno y UVA se reconoció como profiláctico para reducir el riesgo de TA-GvHD y se convirtió en 2016 en parte de los estándares de la AABB (anteriormente la Asociación Americana de Bancos de Sangre) (Regan y Markowitz, 2016) y actualmente se practica en muchos centros de sangre. A partir de abril de 2021, aproximadamente el 50 por ciento de las recolecciones de plaquetas por aféresis de la Cruz Roja Americana se trataron con esta tecnología, con el objetivo de lograr para 2023 el 100 por ciento de reducción de los patógenos de las recolecciones de plaquetas por aféresis con esta tecnología.
Cerus tiene un sistema similar para la inactivación de patógenos del plasma (FDA, 2021a) y para la fabricación de un complejo de fibrinógeno crioprecipitado reducido en patógenos derivado del plasma (FDA, 2020), que está autorizado para el tratamiento y control de la hemorragia masiva asociada a la deficiencia de fibrinógeno. La contaminación del plasma congelado con leucocitos de linfocitos T se considera con poca frecuencia un factor de riesgo para la TA-GvHD, y la irradiación gamma rara vez se utiliza; sin embargo, algunos linfocitos T pueden permanecer viables después de la congelación. El plasma líquido que nunca se ha congelado se transfunde a algunos pacientes y rara vez se trata con irradiación gamma. La tecnología con amotosaleno-UVA para plasma recibió una indicación de uso previsto por la FDA para reducir el riesgo de infecciones transmitidas por transfusión y como una alternativa a la irradiación gamma para la prevención de la TA-GvHD para el plasma congelado y líquido. Sin embargo, aunque está aprobada por la FDA, la reducción de patógenos del plasma mediante esta tecnología no está disponible en los Estados Unidos, en parte debido a las dificultades de fabricación y en parte debido a las limitaciones de recursos en los centros de sangre.
El segundo sistema de reducción de patógenos para plaquetas utiliza riboflavina y luz UVB. El método se encontraba en ensayos clínicos de fase 3 en los Estados Unidos (NLM, 2017) hasta que finalizó el ensayo porque no pudo cumplir con los criterios de valoración principales del estudio. Sin embargo, este método ha sido un método aprobado para su uso en Europa desde principios de la década de 2000. El tratamiento provoca la modificación de la base del ácido nucleico y la segmentación de la hebra (Mundt et al., 2014) en patógenos e inactiva los linfocitos (Fast et al., 2011). La riboflavina y la luz UVB también se han investigado en la inactivación de patógenos para la sangre completa en estudios preclínicos y ensayos clínicos (Yonemura et al., 2017). La reducción de patógenos en la sangre completa posiblemente puede producir componentes sanguíneos inactivados tanto en las plaquetas como en los glóbulos rojos mediante métodos estándar de centrifugación en bancos de sangre.
La luz UVC sola (sin un agente fotosensibilizante) se ha investigado con éxito para la reducción de patógenos y la inactivación de glóbulos blancos en los componentes de las plaquetas, incluida la prevención de TA-GvHD en un modelo
animal (Pohler et al., 2015; Seltsam y Muller, 2011). El método con UVC, denominado sistema THERAFLEX UV-Platelets (MacoPharma, Mouvaux, Francia), aún está en desarrollo clínico y actualmente no está autorizado en ningún mercado.
Como se señaló más arriba, los sistemas para la reducción de patógenos de los glóbulos rojos aún no han obtenido la aprobación de la FDA. Los métodos de luz UV son más difíciles de aplicar a la inactivación de glóbulos rojos porque la hemoglobina A presente en los glóbulos rojos absorbe los rayos UVA y amortigua la reticulación que se produce en los glóbulos rojos tratados con psoraleno. Durante la última década, Cerus ha estado investigando el uso de un agente alquilante lábil derivado de la acridina alquilante dirigido al ácido nucleico, amustalina (S-303), para la inactivación de virus, bacterias, parásitos y linfocitos en los glóbulos rojos (Henschler et al., 2011; North et al., 2011). Los productos de glóbulos rojos tratados con amustalina se han estudiado en ensayos clínicos de fase 2 en los Estados Unidos (Cancelas et al., 2017) y en dos ensayos clínicos de fase 3 en Europa (Aydinok et al., 2019; Brixner et al., 2018). El registro del marcado CE europeo está en revisión. Los glóbulos rojos tratados con amustalina se encuentran actualmente en dos ensayos de fase 3 en los Estados Unidos. Los resultados de estos ensayos podrían esperarse dentro de los próximos 3 a 4 años.
4.1.3 Consideraciones sobre la adopción de tecnologías alternativas
La adopción generalizada de irradiadores de rayos X para la irradiación de sangre se produjo luego de la implementación del Proyecto de Reemplazo de Irradiadores de Cesio (CIRP) (véase Recuadro 1.2), y esta adopción generalizada se sigue produciendo. El CIRP ofrece incentivos económicos para el precio de compra de un nuevo dispositivo no radioisotópico, así como también para retirar y eliminar el irradiador de cesio. Hasta la fecha, el CIRP ha ayudado a retirar 165 irradiadores de cesio y se está programando el retiro de otros 150 irradiadores. Fuera del CIRP, existe un seguimiento limitado a nivel nacional de las tasas de adopción de tecnologías alternativas para los irradiadores de cesio. Una encuesta indicó que alrededor del 75 por ciento de los componentes sanguíneos irradiados en 2017 se hicieron con irradiadores de cesio y el resto con tecnologías de rayos X (Sapiano et al., 2020).
Los irradiadores de sangre por rayos X se reconocen como una alternativa adecuada y económica a la irradiación gamma. Bakken y sus colegas (2013) realizaron un análisis de costo-beneficio comparando los irradiadores de sangre de cesio y de rayos X. Se realizaron comparaciones de costos en tres niveles de utilización del irradiador en función de la cantidad anual de unidades de sangre irradiadas. Estas comparaciones consideraron los costos incurridos por la obtención y eliminación de las fuentes de cesio, los costos operativos y de mantenimiento, así como también los costos sociales. El estudio concluyó que, en la mayoría de los casos, existe un costo-beneficio al cambiar a tecnologías de rayos X para esta aplicación (Bakken et al., 2013).
Un representante del Mount Sinai Hospital de la ciudad de Nueva York, una institución líder en la adopción de tecnología de rayos X para reemplazar los irradiadores de cesio para sangre e investigación, presentó al comité el análisis de costo-beneficio de la institución, que también demostró ahorros financieros al hacer la transición a irradiadores de rayos X. A partir de enero de 2018, Mount Sinai migró completamente a irradiadores de rayos X y eliminó sus irradiadores de cesio a través del CIRP (Kamen et al., 2019). El esfuerzo tardó 9 años en completarse. Un análisis de costo-beneficio similar realizado por un centro médico más pequeño, el Christus Spohn Hospital de Texas, también demostró ahorros financieros al hacer la transición al irradiador de rayos X.5
La Cruz Roja Americana, la organización de suministro y tratamiento de sangre más grande de los Estados Unidos, comenzó a reemplazar sus irradiadores de cesio por irradiadores de rayos X en 2017. En ese momento, la Cruz Roja Americana tenía 33 irradiadores de sangre. A partir de abril de 2021, se han retirado 27 irradiadores de cesio. La organización ha instalado un total de 37 irradiadores de rayos X en 34 instituciones para reemplazar los irradiadores de cesio y los viejos irradiadores de rayos X. Se han necesitado muy pocas reparaciones importantes de los dispositivos de rayos X, a pesar del intenso uso diario.
También se ha adoptado ampliamente la tecnología de rayos X para la irradiación de sangre en otros lugares. Japón comenzó a reemplazar los irradiadores de sangre de cesio hace 20 años, y el 80 por ciento de ellos han sido reemplazados por irradiadores de rayos X. Según un informe, la carga de las regulaciones y el miedo a la radiactividad por parte del público japonés luego del accidente de la central nuclear de Fukushima Daiichi fueron factores que aceleraron el uso de los rayos X para irradiar sangre (Bieniawski et al., 2017). En Noruega, los ataques terroristas de julio de 2011 contra infraestructuras gubernamentales y públicas impulsaron a las autoridades noruegas a mejorar la seguridad de las instalaciones de alto riesgo y emitieron una política para que todos los hospitales reemplazaran los irradiadores de sangre basados en rayos gamma por tecnologías de rayos X (Saxebøl y Øvergaard, 2013). En 2015, Noruega completó su eliminación gradual reemplazando todos sus 13 irradiadores basados en rayos gamma y devolviendo las fuentes de cesio-137 al fabricante.
___________________
5 Michael Itamura y Jodi Lieberman, Sandia, presentación al comité el 29 de abril de 2020.
En 2013, la European Radiation Protection Authorities Network (Red Europea de Autoridades de Protección Radiológica) encuestó a los países europeos sobre el uso de irradiadores de sangre de cesio y sus experiencias con la tecnología de rayos X con respecto a la fiabilidad, los costos, el mantenimiento y otros factores. Dentro de los nueve países6 que respondieron a la encuesta, había al menos 100 irradiadores basados en rayos gamma y alrededor de 20 basados en rayos X. Los encuestados mencionaron que, en general, la tecnología de rayos X funcionaba bien, pero que las desventajas incluían más averías cuando este tipo de irradiador se instalaba en un área cálida; un mantenimiento relativamente caro de los equipos; y la necesidad de un suministro de energía continuo al dispositivo con un voltaje y una frecuencia estables. Además, se observó que los irradiadores basados en rayos X necesitaban un tiempo relativamente largo para la irradiación en comparación con los irradiadores basados en rayos gamma, pero no se mencionó la cantidad real de tiempo adicional (Saxebøl y Øvergaard, 2013).
Desde la encuesta de 2013, algunos países europeos han logrado avances notables en la eliminación gradual de los irradiadores basados en rayos gamma y su reemplazo por la tecnología de rayos X. A fines de 2016, Francia había reemplazado la totalidad de sus 30 irradiadores de cesio basados en rayos gamma (Bieniawski et al., 2017). En junio de 2017, Dinamarca prohibió el uso de irradiadores basados en rayos gamma, y Finlandia y Suecia han estado fomentando el uso de tecnología de rayos X (Dalnoki-Veress y Pomper, 2017). El OIEA señala que ya no suministra fuentes de cesio para irradiadores de sangre y para investigación a los Estados miembro en desarrollo (OIEA, 2019c).
Como se señaló en el Capítulo 1, India fue el primer país en informar acerca del uso de cesio vitrificado en forma de lápiz (BARC, 2017). Los investigadores del Centro de Investigación Atómica de Bhabha (Bhabha Atomic Research Centre, BARC) desarrollaron una matriz de vidrio de borosilicato para incrustar el cesio-137 purificado en una forma no dispersable y luego vertieron la mezcla de vidrio en lápices de acero inoxidable. A partir de la primavera de 2021, el BARC informó que se habían producido 220 lápices de vidrio de cesio para irradiación de sangre e irradiación de granos.7 Las actividades específicas de las formas de cesio vitrificado son 2.5 Ci/g (92.5 GBq/g) y 5 Ci/g (185 Gbq/g); en comparación, la actividad específica del cloruro de cesio-137 es 87 Ci/g (3,220 GBq/g), lo que implica que los lápices de cesio vitrificado de la India no se pueden utilizar en los irradiadores de sangre existentes, que tendrían que ser rediseñados para adaptarse a la especificidad mucho más baja del material de actividad.
El uso de metodologías de reducción de patógenos es otra alternativa prometedora a la irradiación gamma para algunos componentes sanguíneos. Aunque los bancos de sangre podrían evitar el uso de irradiadores de rayos gamma y rayos X para la profilaxis contra la TA-GvHD mediante el empleo de métodos de reducción de patógenos para unidades de plaquetas, los organismos reguladores aún no han aprobado ningún método de reducción de patógenos de glóbulos rojos. Hasta que no exista un método autorizado para la reducción de patógenos en los glóbulos rojos, los hospitales y los bancos de sangre tendrán que seguir utilizando la irradiación gamma o de rayos X. Incluso con la aprobación regulatoria de un método de inactivación de los glóbulos rojos, no a todas las plaquetas por aféresis se les puede reducir los patógenos porque las unidades deben cumplir con las especificaciones de volumen y contenido de plaquetas a fin de calificar para el tratamiento. Por lo tanto, es probable que se siga dependiendo de los dispositivos de rayos gamma o de rayos X en un futuro próximo.
4.2 IRRADIADORES PARA INVESTIGACIÓN
Los irradiadores para investigación se utilizan en una variedad de estudios que involucran células o pequeños animales de laboratorio, así como también material no biológico. Algunos ejemplos incluyen:
- Irradiación de células cultivadas in vitro para proporcionar "células alimentadoras" que favorezcan el crecimiento de determinados tipos de células;
- Irradiación de células para proporcionar células estimuladoras de reacciones inmunitarias;
- Irradiación de células para investigaciones radiobiológicas, incluida la inhibición del ciclo celular;
- Irradiación de animales de experimentación para tratar tumores;
- Irradiación de animales de experimentación para agotar o extirpar el sistema hematopoyético y facilitar el trasplante de médula ósea o la implantación de tumores con fines de investigación;
- Irradiación de animales de experimentación para estudiar las enfermedades asociadas a la radiación después de diferentes dosis, tasas de dosis y energías de la radiación aplicada; y
- Irradiación de materiales (polímeros, productos biológicos, alimentos, productos de microelectrónica y otros materiales) con diferentes dosis totales, tasas de dosis y energías para comprender los efectos de la radiación en estos materiales.
___________________
6 Bélgica, República Checa, Francia, Alemania (solo el estado de Baviera), Luxemburgo, Eslovenia, España, Suecia y Suiza.
7 Kaushik, C. P. 2021. Recent Developments in Recovery of Radioisotopes by HLLW Partitioning (Desarrollos recientes en la recuperación de radioisótopos mediante particiones HLLW). Indian Nuclear Society. INS Newsletter. Mayo de 2021.
Los estudios que utilizan irradiadores para investigación se llevan a cabo en institutos de investigación, universidades y laboratorios gubernamentales y comerciales. A diferencia de los irradiadores de sangre, para los que la FDA proporciona las especificaciones para la sangre irradiada, las especificaciones en la investigación pueden variar significativamente según las necesidades experimentales y los criterios de valoración estudiados.
4.2.1 Tecnologías radioisotópicas
Los irradiadores para investigación que utilizan fuentes gamma tienen un diseño similar a los irradiadores de sangre. La actividad típica de las fuentes de radiación de cobalto-60 o cesio-137 de Categoría 1 y Categoría 2 es de aproximadamente 1,200 a 3,000 Ci (44.4 a 111.0 TBq). La vida media más corta del cobalto-60 en comparación con el cesio-137 requiere que las fuentes se reemplacen con mayor frecuencia. Sin embargo, los rayos gamma de mayor energía del cobalto-60 y la actividad relativamente alta que se puede lograr con una cantidad equivalente de radionucleido lo convierten en un radioisótopo atractivo para la administración de las tasas de dosis más altas requeridas en algunos protocolos de investigación.
Hay alrededor de 300 irradiadores para investigación gamma en funcionamiento en los Estados Unidos (CISA, 2019). En todo el mundo, se han instalado más de 2,000 irradiadores para investigación de cesio y alrededor de 500 irradiadores de cobalto-60 (OIEA, 2019c).
4.2.2 Tecnologías alternativas
La alternativa más viable a los irradiadores para investigación de cesio-137 y cobalto-60 son los irradiadores de rayos X. Los irradiadores de rayos X disponibles comercialmente que se utilizan en investigación producen haces de radiación con una geometría de campo razonable y una homogeneidad de dosis general (Poirier et al., 2020). Estos irradiadores operan en una amplia gama de energías diferentes, de 120 a 350 kV, para satisfacer las diferentes necesidades experimentales. Además, los irradiadores de rayos X producen fotones en un espectro de energía continuo. Por lo tanto, los resultados de la irradiación de rayos X dependen más de la energía máxima, la distribución de la dosis, la dosis profunda, la filtración del haz y otros parámetros del equipo de rayos X específico que se utilice. El precio de los irradiadores aumenta a medida que aumenta el voltaje, al igual que el tamaño total del irradiador.
Las revisiones han informado sobre los procesos y resultados de los experimentos realizados para evaluar el reemplazo de los irradiadores gamma por tecnologías de rayos X. En general, es más probable que los irradiadores de rayos X de mayor energía (220 a 350 kV) sean reemplazos adecuados para la realización de estudios en animales, mientras que los irradiadores de rayos X de menor energía (160 kV) son reemplazos más adecuados para los estudios celulares in vitro (Murphy y Kamen, 2019). Estas revisiones también señalaron que lograr un valor de eficacia biológica relativa (RBE) comparable puede ser posible en algunos casos, pero no en todos (MacKenzie et al., 2020). El conocimiento de la dosis de profundidad deseada puede ayudar a identificar el irradiador de rayos X adecuado y la instalación necesaria (Murphy y Kamen, 2019). La curva de dosis de profundidad de un irradiador de rayos X de 320 kV fue casi idéntica a la de un irradiador de cesio-137 hasta una profundidad de tejido de 4 cm, pero un irradiador de rayos X de 160 kV solo pudo producir dosis de profundidad similares a las de cesio-137 hasta una profundidad de tejido inferior a 2 cm (MacKenzie et al., 2020).
Los irradiadores de rayos X de baja energía son desfavorables para los estudios en animales debido a la curva de dosis de profundidad poco profunda y al riesgo de quemaduras en la piel. Debido a que el uso de irradiadores de rayos X de mayor energía es necesario para lograr una penetración del tejido adecuada, se debe utilizar una filtración de energía apropiada para bloquear los fotones de menor energía, permitiendo así una buena penetración del tejido y preservando el tejido de la superficie. Tal como se mencionó en la Sección 4.1, Stellarray está desarrollando una variedad de irradiadores para el reemplazo de isótopos en base a una nueva arquitectura de fuente de rayos X, FPXS. Este nuevo sistema podría ofrecer la ventaja de mejorar la uniformidad de la dosis en la investigación, pero eso debería demostrarse en experimentos de equivalencia.
En general, se acepta que las tecnologías de rayos X pueden reemplazar a los irradiadores de cesio con algunas excepciones, por ejemplo, cuando se requieren dosis de radiación muy altas. Algunos usos de los irradiadores para investigación requieren una mayor penetración de rayos X con una buena uniformidad de dosis y, por lo tanto, una mayor energía. La penetración más corta de los rayos X en profundidad en comparación con el cesio-137 repercutirá en algunos estudios de investigación, particularmente aquellos que utilizan animales de experimentación más grandes que los ratones. Esta cuestión se puede abordar de manera práctica mediante los esfuerzos para implementar rayos X de la mayor penetración y energía de haces posible (Poirier et al., 2020). Aunque los linacs son una alternativa atractiva a la irradiación gamma porque se pueden utilizar para generar un campo con la misma energía promedio, el costo adicional de construir y operar la instalación los convierte en una alternativa poco probable, dejando a los irradiadores de rayos X como la opción más práctica (OIEA, 2019c).
4.2.3 Consideraciones sobre la adopción de tecnologías alternativas
Muchos institutos de investigación, universidades y laboratorios gubernamentales han comenzado a pasar de utilizar irradiadores para investigación de cesio-137 y cobalto-60 a utilizar irradiadores de rayos X. Al igual que con el reemplazo de los irradiadores de sangre, el CIRP ha facilitado la adopción de tecnología de rayos X con fines de investigación en los Estados Unidos. Desde el inicio del CIRP, se han reemplazado alrededor del 25 por ciento de los irradiadores de investigación en los Estados Unidos (CISA, 2019). Sin embargo, este proceso se ha enfrentado a una serie de desafíos, principalmente porque los investigadores deben realizar estudios comparativos individualmente para demostrar la equivalencia entre un irradiador de rayos gamma y de rayos X o calibrar parámetros experimentales. También deben establecer nuevos protocolos y procedimientos para que puedan, con una certeza razonable, decidir si un tipo particular de irradiador de rayos X es suficientemente equivalente al irradiador que habían estado utilizando anteriormente o determinar un factor de conversión, tal como la RBE, para tener en cuenta las variaciones en los resultados y garantizar la continuidad entre los experimentos heredados y los resultados futuros.
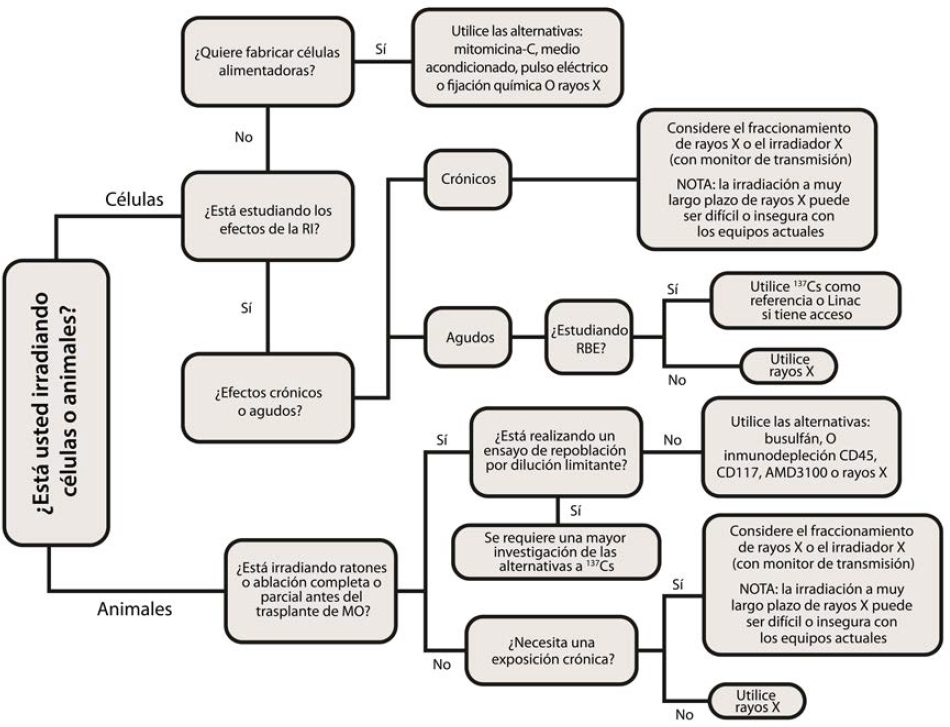
La necesidad de lograr el mismo efecto biológico de los rayos X y el cesio-137 depende de la cuestión experimental. Aunque en algunos casos es necesario proporcionar un reemplazo de la dosis uno a uno, en otros casos un factor de conversión simple puede ser suficiente (Andersen et al., 2020). Public Health England publicó recientemente un informe completo que incluye un árbol de decisiones con el fin de ayudar a guiar la selección de una tecnología de reemplazo para irradiadores de cesio para aplicaciones de investigación (y sangre) (Barnard et al., 2020; véase la Figura 4.4).
En el camino, los investigadores tuvieron que abordar cuestiones relacionadas con el modelo biológico utilizado y el espectro de energía. Además de los desafíos técnicos mencionados arriba, las universidades y los centros de investigación que consideran reemplazar sus irradiadores para investigación de cesio-137 y cobalto-60 se suelen
FUENTE: Adoptado y revisado de Barnard et al., 2020. Reproducido con permiso de Public Health England y el Joint Security and Resilience Centre del UK Home Office.
enfrentar desafíos logísticos y financieros, a pesar de los incentivos brindados por el CIRP (véase Recuadro 1.2). Estos experimentos de comparación consumen recursos que suelen ser escasos en las instituciones de investigación.
Al evaluar tecnologías alternativas, los investigadores se basan hasta cierto punto en estudios comparativos relevantes publicados por otros investigadores y en información de los fabricantes. Sin embargo, la mayoría de estos estudios comparativos son específicos de un tipo de célula o modelo animal (Afrough et al., 2020; Andersen et al., 2020; Belley et al., 2015; Gibson et al., 2015; Gott et al., 2020) y, por lo tanto, extrapolar el conocimiento de uno a otro tipo de célula o modelo animal o criterio de valoración diferente introduce incertidumbres. También puede ser difícil reproducir estudios de otros si los detalles experimentales no se revelan en la descripción de las condiciones de irradiación. Por ejemplo, el trabajo de Gibson y sus colegas (2015) mostró una mayor morbilidad en ratones expuestos a rayos X de baja energía (130 kVp) en comparación con los ratones expuestos a una dosis equivalente de rayos gamma de cesio-137. Sin embargo, los investigadores no especificaron una serie de parámetros experimentales, incluida la filtración utilizada.
Los representantes del sistema de la University of California que informaron al comité señalaron que una lección de la adopción de irradiadores de rayos X para la investigación era la importancia de involucrar a la alta gerencia y a los investigadores en el proceso de toma de decisiones y permitir excepciones cuando no se pueda establecer la equivalencia del cesio-137 con los rayos X. También señalaron la necesidad de identificar recursos de financiación adicionales a través de la universidad o el hospital para apoyar los estudios de equivalencia.8
Como se señaló en la Sección 4.1, varias iniciativas gubernamentales tenían como objetivo eliminar el uso del cesio-137 en aplicaciones comerciales. En la Sección 3141 de la Ley de Autorización de Defensa Nuclear de 2019, el Congreso estableció un objetivo ambicioso de eliminar gradualmente para 2027 todos los irradiadores de sangre e investigación de cesio en los Estados Unidos (Congreso de los EE. UU., Cámara de Representantes, 2018). Un obstáculo para lograr este objetivo es el reemplazo de los irradiadores gamma utilizados en la investigación. Sin embargo, el objetivo podría alcanzarse mediante la coordinación dentro de las agencias federales que normalmente financian la investigación para ayudar a facilitar los estudios de equivalencia.
4.3 RADIOTERAPIA DE HAZ EXTERNO
La radioterapia de haz externo es la forma más común de radioterapia para el tratamiento de neoplasias malignas sólidas y hematológicas. Se fracciona, esto es, normalmente se administra como un curso de tratamientos de una vez al día, 5 días a la semana, durante un período de semanas. Los dispositivos de tratamiento que incorporan fuentes emisoras de rayos gamma (cobalto-60) para su uso en radioterapia de haz externo se denominan máquinas de teleterapia.
En los países de ingresos altos, generalmente hay suficiente acceso a la radioterapia, aunque existen disparidades regionales y de población en el acceso y los resultados. También existe una innovación y un desarrollo continuos de nuevas tecnologías de tratamiento y cambios en las prácticas de radioterapia, con el objetivo de proporcionar tratamientos más específicos que aumenten el control del tumor y preserven el tejido normal. Parte de esta innovación tecnológica ha demostrado mejorar los resultados de salud del paciente, pero en algunos casos solo ofrece ventajas dosimétricas que pueden no mejorar los resultados de salud del paciente a largo plazo. En los Estados Unidos, un país de ingresos altos con una combinación de aseguradoras públicas y privadas, con y sin fines de lucro y proveedores de atención médica, las decisiones sobre la administración de radioterapia son complejas e involucran consideraciones financieras, tales como los reembolsos de los seguros y el rendimiento de la inversión. Las decisiones sobre la administración de radioterapia también reflejan las preferencias del paciente con respecto a las compensaciones del control del cáncer frente a los efectos secundarios y los costos.
Los países de ingresos bajos y medios (LMIC) generalmente no están equipados de forma adecuada para hacer frente a la creciente carga de cáncer. Más del 50 por ciento de los pacientes que necesitan radioterapia no tienen acceso al tratamiento, y las estadísticas son peores en los países de ingresos más bajos, en los que la población desatendida supera el 90 por ciento (Zubizarreta et al., 2015). Algunos LMIC carecen por completo de equipo y experiencia en radioterapia.
4.3.1 Tecnologías radioisotópicas
El cobalto-60 es actualmente el único radionucleido disponible comercialmente para uso clínico en teleterapia. La teleterapia de cobalto-60 se inventó a principios de la década de 1950, colocando la unidad de cobalto a la vanguardia de la radioterapia durante muchos años. Una fuente de teleterapia de cobalto-60 es típicamente una
___________________
8 Kei Iwamoto, Universidad de California, Los Ángeles, y Byron Hann, University of California, San Francisco, presentaciones al comité el 9 de septiembre de 2020.
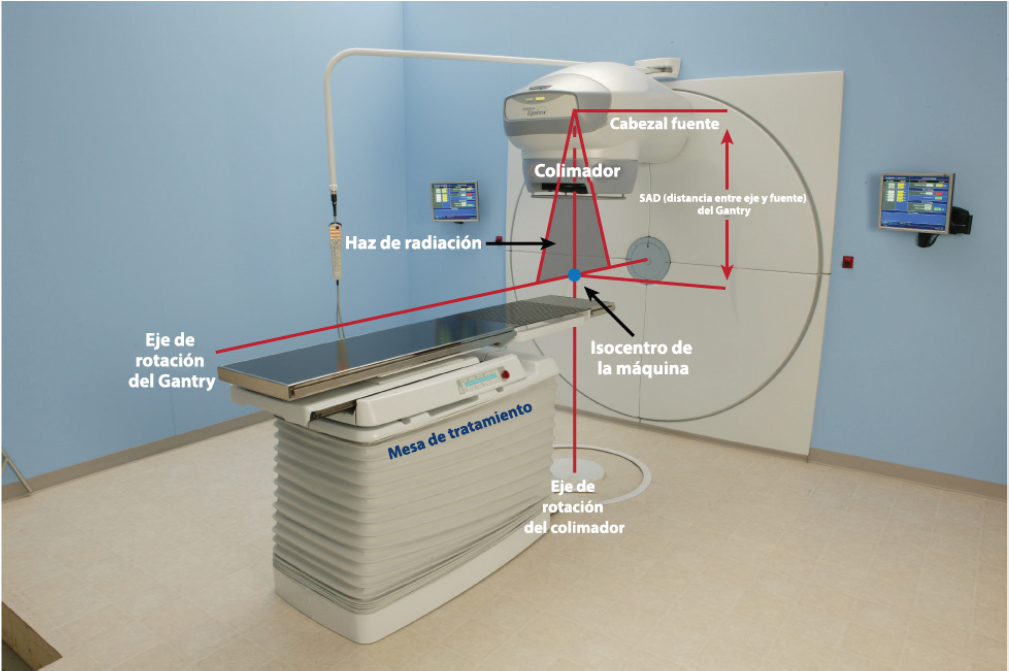
cápsula cilíndrica de acero inoxidable soldada y sellada que contiene cientos de gránulos diminutos de metal de cobalto de alta actividad. Se utiliza un sello de doble soldadura para evitar cualquier fuga del material radiactivo del contenedor de la fuente (NRC, 2008). El diámetro típico de la fuente de teleterapia cilíndrica es de entre 1 y 2 cm, y la altura del cilindro es de aproximadamente 2.5 cm. Estos cilindros contienen típicamente entre 5,000 y 15,000 Ci (185 a 555 TBq) de cobalto-60 en el momento de la compra, generalmente por encima del umbral de la Categoría 1. Una fuente de teleterapia de cobalto-60 proporciona una tasa de dosis típica de aproximadamente 1 a 2 Gy/min a una distancia de 80 cm de la fuente. Muchas veces, la salida de una máquina de teleterapia se indica en RMM (roentgens por minuto a 1 m) como una guía aproximada de la potencia de la fuente (NRC, 2008). Para un nivel de actividad determinado, un diámetro de fuente más pequeño produce una penumbra física más pequeña, lo que genera un borde de haz más nítido. La fuente se suele montar de forma isocéntrica, lo que permite que el haz gire alrededor del paciente a una distancia fuente-eje (source-axis distance, SAD). Las máquinas de teleterapia modernas tienen una SAD de 80 cm o 100 cm (véase la Figura 4.5).
Por seguridad, una unidad de teleterapia utiliza uno de dos métodos para mover la fuente del dispositivo desde la posición de haz "apagado" a la de haz "encendido" y viceversa: una fuente en un cajón deslizante y una fuente en un cilindro giratorio. Ambos métodos incorporan una característica de seguridad que interrumpe el haz (esto es, mueve la fuente a la posición de "apagado") automáticamente en caso de corte de energía o emergencia. Parte de la radiación escapará de la unidad incluso cuando la fuente esté en la posición de "apagado" del haz. Esta fuga del cabezal suele ser inferior a 0.01 milisievert por hora (mSv/h) (1 milirem por hora [mR/h]) a una distancia de 1 m de la fuente. Las regulaciones internacionales requieren que la fuga promedio de un cabezal de máquina de teleterapia sea inferior a 0.02 mSv/h (2 mR/h) a 1 m de la fuente (NRC, 2008).
Los dispositivos de teleterapia de cobalto-60 son relativamente económicos (aproximadamente $300,000) y fáciles de usar. Las fuentes de teleterapia generalmente se reemplazan dentro de una vida media de cobalto-60 (5.3 años) desde la instalación. El reemplazo de las fuentes es bastante simple y lo realizan técnicos capacitados, lo que elimina la necesidad de trasladar las máquinas al fabricante para su reposición.
FUENTE: Best Theratronics Ltd. Una compañía global de TeamBest.
El uso de la teleterapia de cobalto-60 en la mayoría de los países de ingresos altos se está eliminando gradualmente y se ha producido una transición casi completa a la radioterapia de haz externo mediante linacs médicos. En los Estados Unidos, hay aproximadamente 3,000 centros de radioterapia que atienden a una población de alrededor de 325 millones. La cantidad de máquinas de teleterapia es reducida (aproximadamente 140). En comparación, hay más de 3,400 linacs instalados en estos centros. En África, hay alrededor de 230 centros de radioterapia que atienden a una población de más de 1,200 millones.9 Hay aproximadamente 410 máquinas de teleterapia y 350 linacs en estos centros,10 lo que indica que la teleterapia de cobalto-60 sigue siendo esencial para la administración de radioterapia.
4.3.2 Tecnologías alternativas
Los linacs médicos son una alternativa ampliamente utilizada a la teleterapia de cobalto-60. El potencial del uso de los linacs en la radioterapia se hizo evidente en la década de 1950, al mismo tiempo que se inventaron las máquinas de teleterapia de cobalto-60. Con el tiempo, el linac se convirtió en la forma de radioterapia más utilizada. Como se señaló anteriormente en este capítulo, el uso de linacs es una práctica estándar en los Estados Unidos y otros países de ingresos altos y muchos de ingresos medios. Hay aproximadamente 3,400 linacs en los Estados Unidos y alrededor de 12,300 en todo el mundo, según el Directorio de Centros de Radioterapia del OIEA. Según el mismo directorio, menos de 750 están disponibles en los LMIC. El Cuerpo Internacional de Expertos en Cáncer (International Cancer Expert Corps, ICEC) predice que se necesitarán de 5,000 a 10,000 linacs en los LMIC en las próximas dos o tres décadas para abordar las necesidades de terapia del cáncer existentes y esperadas.11
A diferencia de una unidad de cobalto-60 que solo proporciona dos rayos gamma con energías de 1.173 MeV y 1.333 MeV, un linac médico acelera los electrones hasta alcanzar energías cinéticas de megavoltaje que van de 4 MeV a 25 MeV y puede producir dos tipos de haces de radiación útiles en la radioterapia de haz externo: haces de electrones (e-beam) y haces de rayos X. La radioterapia con haz de rayos X dirige un haz de electrones acelerado hacia un objetivo metálico, tras lo cual parte de la energía cinética del electrón se transforma en fotones. Estos fotones, denominados rayos X bremsstrahlung, se forman posteriormente en un haz de rayos X clínico con la ayuda de un filtro de aplanamiento y colimadores especiales (NRC, 2008). Los linacs que producen haces de rayos X de megavoltaje se utilizan normalmente para el tratamiento de lesiones profundas y pueden llegar a zonas complicadas como el tronco del encéfalo. Los haces de electrones de megavoltaje se utilizan comúnmente para el tratamiento de lesiones superficiales (cutáneas). Un linac proporciona una tasa de dosis típica de aproximadamente 3 a 6 Gy/min.
En comparación con las máquinas de teleterapia de cobalto-60, los linacs son complejos debido a las capacidades multimodo que han evolucionado y están disponibles en la mayoría de las máquinas modernas. El complejo software y hardware permiten modos de alta tasa de dosis, colimación de múltiples hojas, terapia de arco de electrones, movimiento dinámico del colimador y radiocirugía estereotáctica (NRC, 2008) (véase la Sección 4.4).
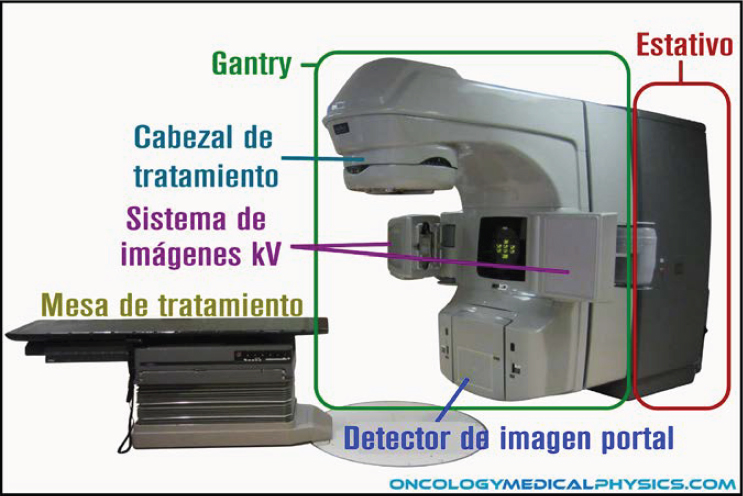
Los linacs generalmente se montan de forma isocéntrica y los sistemas operativos de la máquina se distribuyen en cinco secciones: gantry, soporte o apoyo del gantry, gabinete del modulador, conjunto de soporte del paciente (camilla de tratamiento) y consola de control (véase la Figura 4.6). El costo de un linac oscila entre los $2 millones y $4 millones, un costo significativamente mayor en comparación con las máquinas de teleterapia de cobalto-60. Los requisitos de infraestructura y mantenimiento también son más exigentes para los linacs debido a los componentes eléctricos complejos y los mayores requisitos de personal y capacitación (Healy et al., 2017).
Se están desarrollando continuamente avances progresivos en la aplicación de los rayos X y los haces de electrones del linac. Aquellos que demuestran resultados clínicos positivos pasan rápidamente a convertirse en "última generación". Algunos ejemplos son la radioterapia de intensidad modulada (intensity-modulated radiotherapy, IMRT), la arcoterapia volumétrica modulada (volumetric-modulated arc therapy, VMAT) y la radioterapia guiada por imágenes (image-guided radiotherapy, IGRT). Cada avance tecnológico parece mejorar la precisión de la planificación del tratamiento y la administración de la dosis, pero el impacto en los resultados de salud del paciente ha sido pequeño y lento, mientras que los costos del tratamiento han aumentado significativamente. En algunos casos, ha habido una marcada diferencia entre las mejoras teóricas de costo-beneficio publicitadas por los fabricantes y las realizadas por los profesionales (Bruner et al., 2015; Kale et al., 2016).
___________________
9 Al menos 10 países africanos no tienen un centro de radioterapia.
10 La información está almacenada en el Directorio de Centros de Radioterapia (Directory of Radiotherapy Centres, DIRAC) del OIEA. Visite dirac.iaea.org.
11 C. Norman Coleman, Cuerpo Internacional de Expertos en Cáncer, presentación al comité el 18 de agosto de 2020.
FUENTE: Imagen cortesía de oncologymedicalphysics.com.
Más avances en las tecnologías alternativas
Los avances en las tecnologías médicas para la radioterapia de haz externo continúan evolucionando e incluyen nuevas técnicas e incluso nuevas partículas. Una descripción detallada de las tecnologías en desarrollo está más allá del alcance del trabajo de este comité, ya que estas tecnologías no unen directamente la transición de la utilización de teleterapia de cobalto-60 a tecnologías no radioisotópicas. Por lo tanto, estas tecnologías en desarrollo se describen brevemente en los siguientes párrafos.
Las terapias con haces de protones e iones utilizan iones positivos de alta energía (protones o iones de carbono) para tratar el cáncer. Pueden administrar con mayor precisión una dosis de radiación a un tumor con una fuerte disminución de energía en los márgenes del tumor, lo que significa una menor exposición a la radiación en los tejidos normales. La RBE de los haces de partículas es diferente de los haces de fotones y requiere adaptaciones en la planificación del tratamiento (Baumann et al., 2020). Las terapias con haz de protones e iones tienen ventajas sobre la terapia basada en fotones, especialmente en relación con el riesgo de neoplasias malignas secundarias, que tiene implicaciones importantes para el tratamiento de varios cánceres, incluidos los cánceres pediátricos. Sin embargo, en los adultos, el control del tumor es similar a la radioterapia estándar para la misma dosis total administrada, y los costos del tratamiento pueden ser hasta 10 veces mayores (Peeters et al., 2010) debido al mayor costo del equipo.
La terapia con iones de carbono utiliza iones pesados de alta energía para eliminar las células cancerosas. La alta transferencia lineal de energía (linear energy transfer, LET) y otras características de esta modalidad de radioterapia pueden tener indicaciones para tumores que tradicionalmente han sido refractarios a la radioterapia de fotones estándar. La terapia de iones de carbono tiene, en principio, una RBE mejorada y una proporción de aumento de oxígeno menor que la terapia de haz de protones. Esto puede significar que podría mejorar los resultados de los tumores radiorresistentes, tales como el sarcoma y el melanoma maligno, y aquellos de alta letalidad, como por ejemplo los cánceres de hígado y páncreas. La desventaja es que los costos del tratamiento con la terapia de iones de carbono son mucho mayores que los de la radioterapia estándar y aproximadamente el doble de los de la terapia de protones (Pompos et al., 2016). La proporción de pacientes que podrían beneficiarse potencialmente de las mejoras progresivas en el control tumoral que ofrece la terapia de iones de carbono se estima en aproximadamente el 2 por ciento de los pacientes elegibles para la radioterapia (Blakely et al., 2019). Actualmente, hay 13 instalaciones de iones de carbono en funcionamiento en todo el mundo (Malouff et al., 2020).
Una técnica de radioterapia que se encuentra actualmente en las primeras etapas de desarrollo es la radioterapia de tasa de dosis ultra alta (FLASH). Descrita por primera vez en 2014, la radioterapia FLASH administra un tratamiento de
radiación a tasas de dosis ultra altas (>40 Gy/s) en comparación con la radioterapia convencional. Los primeros estudios de laboratorio indican que la radioterapia FLASH puede reducir aún más los efectos adversos en el tejido normal, más allá de lo que se observa ahora con los tratamientos de fotones actuales (Favaudon et al., 2014). Los ensayos clínicos sobre la radioterapia FLASH se iniciaron en octubre de 2020 y aún se encuentran en la etapa de reclutamiento de pacientes (NLM, 2020). El objetivo de los ensayos es evaluar la viabilidad del flujo de trabajo del tratamiento de radioterapia FLASH en un entorno clínico, así como también las toxicidades y el alivio del dolor cuando se utiliza para tratar la metástasis ósea. Si se demuestra que es factible, la implementación de esta tecnología requerirá equipos auxiliares avanzados, tales como cámaras de ionización, películas radiocrómicas y detectores de semiconductores (Esplen et al., 2020).
Desarrollo de tecnología para abordar los costos y las complejidades de los linacs
Al menos dos grandes compañías, fabricantes de dispositivos médicos para radioterapia, han invertido en la investigación y el desarrollo de dispositivos que podrían abordar los desafíos de infraestructura en los LMIC que, muchas veces, impiden el funcionamiento normal de un linac. Por ejemplo, Varian lanzó recientemente Halcyon, un linac que, según la compañía, aumentará el acceso global a la radioterapia y reducirá los requisitos de blindaje, personal y electricidad confiable, así como también el costo. Las experiencias de los usuarios de esta máquina en Nigeria y Guatemala se describen en la Sección 4.3.3.
Best Automation & Robotics, miembro del grupo de empresas TeamBest, está desarrollando un sistema para abordar los desafíos de operar un linac en los LMIC. Se dice que los requisitos de energía de este sistema son más flexibles y resistentes y, por lo tanto, tolerantes a un suministro eléctrico fluctuante. El comité no tiene conocimiento de cuándo podría estar disponible esta tecnología.
Las empresas más pequeñas también invierten en la investigación y el desarrollo de máquinas que podrían abordar los desafíos de infraestructura en los LMIC. Euclid Techlabs LLC, una pequeña empresa que recibió el premio SBIR de la NNSA, está desarrollando un proceso para mejorar los componentes del linac que mantendría la calidad y reduciría los costos. El objetivo de la compañía es reducir los costos del linac eliminando la etapa de soldadura fuerte (una fusión compleja de metales) y utilizando componentes de acero inoxidable en lugar de cobre. Además, la compañía tiene como objetivo reducir el peso y el impacto de la máquina del linac (véase la Figura 4.7). La estimación de la compañía para un sistema listo para ser usado de 1 MeV es de aproximadamente $100,000. También se encuentra en las primeras etapas de desarrollo un segundo proyecto de la misma compañía que tiene como objetivo demostrar una fuente de rayos X de equipaje basada en un acelerador dieléctrico de 1 MeV y también producir un diseño rentable y compacto de energía media (~4 MeV). Un haz de rayos X de entre 4 y 6 MeV tiene un perfil de penetración comparable

FUENTE: Euclid Techlabs LLC.
al de una fuente de cobalto-60. Si un sistema de este tipo estuviera disponible a un costo similar al de una máquina de teleterapia de cobalto-60 y tuviera una fuente de energía flexible y resistente, podría ser un reemplazo viable para la teleterapia en los LMIC. Ambos proyectos de Euclid Techlabs LLC se encuentran en etapas muy tempranas de desarrollo y están sujetos a los desafíos e incertidumbres habituales de traer nuevas ideas al mercado.
Otra pequeña empresa que recibió un premio SBIR (TibaRay) también tiene como objetivo diseñar un linac multi-MeV asequible. Los diseños desarrollados por esta compañía incluyen varios elementos novedosos en el diseño de la cavidad, las fuentes de energía y las fuentes de alimentación, y buscan reducir el costo de fabricación y también mejorar la resistencia del sistema en entornos operativos desafiantes. TibaRay tiene como objetivo hacer que estos linacs sean económicos para su adopción y uso generalizados. El objetivo principal de TibaRay es producir un sistema de 16 aceleradores dispuestos alrededor del paciente (véase la Figura 4.8) para administrar el tratamiento al paciente a una tasa de dosis muy alta, equivalente a la radioterapia FLASH descrita anteriormente en el capítulo y hacer esto a un precio equivalente al de los sistemas de un solo acelerador existentes. El éxito del desarrollo y la implementación de este dispositivo dependen de una reducción significativa de los costos de los componentes del linac.
Además de la investigación y el desarrollo, el gobierno de los EE. UU. también ha apoyado la investigación científica básica. En 2019, la Oficina de Ciencia del DOE, con el apoyo de la NNSA, el Departamento de Defensa, el Departamento de Seguridad Nacional y los Institutos Nacionales de Salud, organizó un taller con el objetivo general de avanzar e implementar tecnologías de aceleradores compactos de última generación en un futuro próximo. Se prestó atención a las tecnologías de aceleradores prometedoras que pueden alcanzar un Nivel de Madurez Tecnológica (TRL) de 5, lo que significa validación en entornos relevantes, dentro de los próximos 5 años (DOE, 2019). Los participantes del taller identificaron cinco prioridades de investigación clave:
- Revolucionar el diseño del acelerador para producir sistemas modulares, interoperables y robustos;
- Desarrollar "aceleradores inteligentes" que produzcan los resultados esperados en entornos difíciles;
- Ver más allá de los límites tecnológicos actuales;
- Controlar los efectos y resultados más allá de los límites tecnológicos actuales; y
- Revolucionar el tamaño para permitir aplicaciones nuevas y emergentes.
Estos esfuerzos de la Oficina de Ciencia del DOE podrían conducir a diseños mejorados para los linacs y a un mayor apoyo para su adopción en los LMIC.

FUENTE: TibaRay.
4.3.3 Consideraciones sobre la adopción de tecnologías alternativas
Como se señaló al comienzo de esta sección, el debate sobre la adopción de tecnologías alternativas a la radioterapia de cobalto-60 es relevante para los LMIC porque la teleterapia de cobalto-60 se ha eliminado casi por completo de los Estados Unidos y otros países de ingresos altos y muchos de ingresos medios, y se ha reemplazado por la terapia de haz externo que utiliza linacs.
Tanto las fuentes de cobalto-60 como los linacs son clínicamente aceptables y tienen un largo historial de éxito en el tratamiento de pacientes con cáncer; sin embargo, la terapia de haz externo con linac se considera superior a la teleterapia de cobalto-60. Las unidades de cobalto-60 son más fáciles de usar, dependen menos de los requisitos de recursos de infraestructura y, según se informa, tienen menos tiempo de inactividad de la máquina. Sin embargo, los tratamientos que utilizan cobalto-60 suelen ser más prolongados debido a las tasas de dosis más bajas en comparación con los linacs. Los linacs ofrecen una mejor localización de la dosis de radiación en el tumor y limitan el daño a los tejidos adyacentes. Por lo general, son máquinas más caras y más complejas, tienen mayores requisitos de mano de obra calificada y una mayor demanda de mantenimiento, lo que puede resultar en tiempos de inactividad prolongados y altos costos de servicio. También requieren un suministro confiable de electricidad, lo cual es un problema en muchos LMIC. Varios países africanos han informado varias horas de cortes de electricidad en un mes normal. Nigeria informó el mayor número (alrededor de 33 horas en 2015). Los países de Asia también informaron una gran cantidad de horas de cortes de electricidad. Por ejemplo, Pakistán informó 72 horas en 2013 e India informó 14 horas en 2014. A excepción de un país (Guyana, 8.5 horas en 2010), los países de América Central y América del Sur informaron menos de 3 horas de cortes de electricidad (véase la Figura 4.9).
A pesar de la reconocida sofisticación de los sistemas del linac, se ha argumentado que la teleterapia de cobalto-60 puede ser una solución adecuada para la radioterapia en los LMIC (Healy et al., 2017). Otros han argumentado que, por razones de seguridad y protección radiológica, los linacs son la solución más eficaz para las necesidades de radioterapia en los LMIC (Coleman et al., 2017).
La adopción casi completa de los linacs en países de ingresos altos y muchos de ingresos medios ha creado brechas en los avances tecnológicos de la teleterapia de cobalto-60. Algunas características de los linacs, tales como los colimadores de múltiples hojas, las cuñas dinámicas y el funcionamiento dinámico, también se pueden instalar en las máquinas de teleterapia de cobalto-60 para mejorar el tratamiento. Sin embargo, en ausencia de un mercado en los países de ingresos altos y en muchos países de ingresos medios, los fabricantes de máquinas de cobalto-60 han tardado
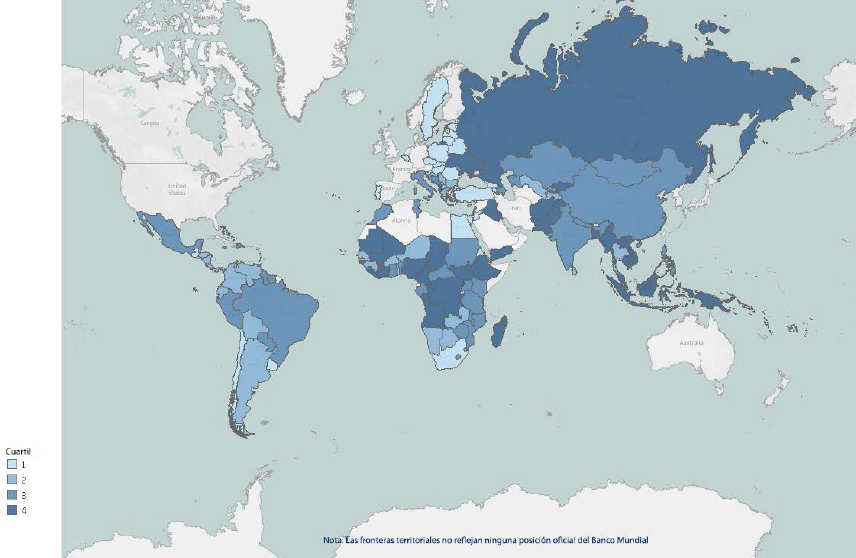
FUENTE: World Bank Enterprise Surveys, 2021. Visite https://www.enterprisesurveys.org/en/graphing-tool.
en adoptar estas características modernas, concediendo preeminencia a los fabricantes de linacs incluso en partes del mundo en las que sería mucho más fácil y práctico utilizar máquinas de teleterapia de cobalto-60 (NRC, 2008).
Además de los retrasos tecnológicos, la adopción casi completa de los linacs en los países de ingresos altos y en muchos países de ingresos medios ha provocado que las organizaciones profesionales de radiación oncológica que elaboran y actualizan las pautas de uso y seguridad de las unidades de radioterapia no tengan en cuenta la teleterapia de cobalto-60 como opción de tratamiento. Este enfoque en modalidades de tratamiento más avanzadas, pero también significativamente más intensivas en recursos, ha desfavorecido la forma en que se ve la teleterapia de cobalto-60, incluso en países de bajos ingresos, en los que la teleterapia puede ser la única modalidad de radioterapia viable para tratar a las personas con cáncer. Además, en la actualidad, solo una pequeña cantidad de profesionales médicos recibe capacitación sobre el funcionamiento de máquinas de teleterapia, lo que podría resultar en una brecha en el conjunto de habilidades en un futuro próximo.
El OIEA tiene varios programas que tienen como objetivo ayudar a los Estados miembro de los LMIC con el acceso a la radioterapia, respaldando las decisiones de selección y compra de máquinas de radioterapia, la instalación de máquinas y la capacitación. Por ejemplo, en 1990, el OIEA estableció el Acuerdo de Cooperación Regional en África para la Investigación, el Desarrollo y la Capacitación en materia de Ciencias y Tecnología Nucleares (African Regional Cooperative Agreement for Research, Development and Training related to Nuclear Science and Technology, AFRA). El AFRA es un acuerdo intergubernamental establecido por los Estados miembro africanos para fortalecer y ampliar la contribución de la ciencia y la tecnología nucleares al desarrollo socioeconómico del continente africano. El OIEA también estableció el Programa de Acción para la Terapia del Cáncer en 2004 con el fin de trabajar en la integración de la radioterapia en los planes integrales de control del cáncer y colaborar con otras organizaciones internacionales, como por ejemplo la Organización Mundial de la Salud (OMS), para abordar el control del cáncer de manera integral. El OIEA trabaja en estrecha colaboración con la OMS, la Agencia Internacional de Investigación sobre Cáncer (International Agency for Research on Cancer, IARC), la Unión Internacional para el Control del Cáncer (Union for International Cancer Control, UICC) y muchas otras organizaciones para abordar los desafíos de la atención del cáncer en los Estados miembro de ingresos bajos y medios. El OIEA también consulta sobre seguridad y protección radiológica con los LMIC, aunque la financiación de estas actividades es un desafío.
Estudios de casos: transición de la teleterapia de cobalto-60 a los linacs en los LMIC
El comité recibió información de representantes de países africanos y latinoamericanos para comprender mejor el estado actual de la adopción de linacs para radioterapia en Etiopía, Ghana, Guatemala, Nigeria, Senegal y Zambia. Los resúmenes de la información recibida se presentan en las siguientes secciones. Estos estudios de casos brindan información sobre las dificultades para equilibrar el deseo de adoptar tecnologías más sofisticadas para la terapia del cáncer y migrar a tecnologías más seguras en términos de riesgos de seguridad con la necesidad de mantener la tecnología radioisotópica para garantizar un tratamiento médico adecuado para las personas con cáncer en los LMIC. Específicamente, los estudios de casos destacan los siguientes desafíos que plantea la adopción de tecnologías de linac en los LMIC:
- Los linacs con frecuencia se compran o implementan antes de completar las modificaciones de las instalaciones y la capacitación del personal y, en algunos casos, se almacenan sin usar durante años;
- Las partes interesadas más relevantes (esto es, profesionales médicos, incluidos los físicos médicos) no siempre participan en el proceso de toma de decisiones para garantizar que las especificaciones de la máquina satisfagan las necesidades operativas;
- La falta de un suministro de energía confiable puede conducir a tiempos de inactividad prolongados para los linacs y, por lo tanto, retrasos en los tratamientos para el cáncer de los pacientes;
- La falta de una vía sostenible para la reparación y el mantenimiento de equipos conduce a tiempos de inactividad aún más largos para los linacs; y
- Las máquinas de teleterapia de cobalto-60 que se reemplazan por linacs no siempre se eliminan de inmediato.
En base a estos estudios de casos, es probable que, al menos en un futuro próximo, la teleterapia de cobalto-60 desempeñe un papel importante en la terapia del cáncer en los LMIC debido al menor costo, la simplicidad del diseño, la fiabilidad y la facilidad de operación.
Etiopía
Etiopía tiene una máquina de teleterapia de cobalto-60 en funcionamiento que atiende a una población de 105 millones. En 2009, el gobierno de Etiopía, en colaboración con el OIEA, inició un proyecto nacional
destinado a ampliar los servicios de radioterapia y medicina nuclear en el país. Como parte del proyecto nacional, el gobierno compró seis linacs para seis centros médicos participantes. Las decisiones de selección y compra de linacs fueron tomadas únicamente por el Ministerio de Salud, sin consultar con oncólogos ni equipos médicos ni otros expertos, incluido el OIEA. Aunque el liderazgo gubernamental puede haber iniciado esfuerzos de buena fe para brindar la tecnología más actualizada a sus ciudadanos, se hizo sin considerar las realidades de la fuerza laboral y otras necesidades de infraestructura de recursos requeridas para operar los linacs, como por ejemplo el suministro confiable de electricidad. El comité recibió información de uno de estos centros, el Black Lion Hospital de Addis Ababa, la capital y ciudad más grande de Etiopía. Black Lion recibió su primer linac en 2018, pero los intentos de ponerlo en servicio aún están en curso, principalmente debido a la falta de capacitación adecuada del personal antes de su instalación. Además, hubo dificultades con la construcción de la bóveda que albergaría de manera segura la máquina y, como resultado, la máquina y las piezas permanecieron en los contenedores de envío durante 2 años antes de la instalación. Además de estos desafíos, la puesta en servicio del linac en Etiopía se ve afectada por frecuentes cortes de energía en el país. Estos cortes no solo suponen un tiempo de inactividad para la máquina, sino también un tiempo adicional considerable para reiniciarla y comprobar su rendimiento. El hospital planea comprar un generador para ayudar con el problema del corte de energía. Los expertos en Etiopía que proporcionaron la información al comité sugirieron que conservar la máquina de teleterapia de cobalto-60 es importante para garantizar que los pacientes puedan recibir radioterapia para los tratamientos contra el cáncer.
Ghana
Ghana tiene cinco máquinas de radioterapia en funcionamiento (tres linacs y dos máquinas de cobalto-60) ubicadas en tres centros de radioterapia que atienden a una población de 29 millones. La adopción de linacs comenzó en 2008 cuando el Fondo OPEP para el Desarrollo Internacional aprobó un préstamo de $14.3 millones al gobierno de Ghana para expandir los centros de radioterapia en el Korle Bu Teaching Hospital (KBTH) en Accra, y el Komfo Anokye Teaching Hospital (KATH) en Kumasi. La expansión implicó la construcción de un edificio adicional en cada hospital para albergar una gama completa de equipos modernos de diagnóstico y tratamiento del cáncer, incluidos los linacs. Los linacs se compraron y entregaron en 2012, pero el edificio que albergaría a los linacs no se completó hasta el 2016 en el KBTH y el 2019 en el KATH. Como resultado, los componentes del linac permanecieron en cajas en los pasillos del departamento de oncología durante años. En el KBTH, los cortes de energía provocaron fallas en los componentes del linac y retrasos adicionales en su puesta en servicio. Los tratamientos finalmente comenzaron en el tercer trimestre del 2020 (KBTH, 2020).
Guatemala
Guatemala tiene seis linacs ubicados en cuatro centros de radioterapia que atienden a una población de alrededor de 17 millones. La School of Medicine de la Washington University en St. Louis se asoció con la Liga Nacional contra el Cáncer (LIGA)/Instituto Nacional de Cancerología (INCAN) en Guatemala para ayudar a modernizar la radioterapia del país. El instituto trata a alrededor de 140 pacientes con cáncer por día, en su mayoría con cánceres ginecológicos. El centro cuenta actualmente con tres linacs; dos se introdujeron en 2014 y el tercero en 2019. El último linac es un Halcyon de Varian, y actualmente es el más utilizado (alrededor del 80 por ciento de los pacientes atendidos mensualmente). La adopción del Halcyon ha sido exitosa gracias al compromiso de las diversas entidades involucradas (Velarde et al., 2020):
- La Agencia de los Estados Unidos para el Desarrollo Internacional (U.S. Agency for International Development, USAID) y las Escuelas y Hospitales Americanos en el Extranjero (American Schools and Hospitals Abroad, ASHA) proporcionaron la subvención para la compra del Halcyon;
- Varian proporcionó la máquina a un costo reducido y apoyó el retiro de la fuente de cobalto-60 del búnker designado, la instalación del linac, la puesta en servicio y la capacitación;
- La LIGA y el INCAN apoyaron la conversión de una sala de tratamiento de cobalto-60 existente para albergar el sistema del linac y obtuvieron las aprobaciones regulatorias; y
- La Washington University en St. Louis apoyó el retiro de la máquina de teleterapia de cobalto-60 y brindó asistencia técnica y capacitación.
La solicitud de subvención a la USAID/ASHA se presentó en mayo de 2017, antes del lanzamiento al mercado del Halcyon. La subvención se otorgó en el verano del 2018 y el retiro de la máquina de cobalto-60 del
búnker comenzó en abril del 2019. Los tratamientos con Halcyon comenzaron en noviembre del 2019 y dieron como resultado una mayor capacidad de tratamiento y una reducción de los tiempos de espera de 3 a 9 meses a 2 semanas. Incluso después de la conclusión de la subvención de la USAID (en octubre de 2020) que apoyó oficialmente la colaboración entre la Washington University en St. Louis y la LIGA/el INCAN, los expertos de las dos organizaciones continúan participando en llamadas semanales para hablar sobre los desafíos pendientes y las nuevas iniciativas.
A diferencia de muchos países africanos, Guatemala tiene un suministro eléctrico confiable. Los desafíos esperados con el Halcyon y probablemente con el linac en general son los gastos de mantenimiento debido al alto costo del hardware y el software. Los participantes señalaron que el mantenimiento del linac en los países de bajos recursos debe ser asequible para lograr la sostenibilidad de la radioterapia de alta calidad. Una cuestión adicional es la eliminación de las fuentes de teleterapia de cobalto-60 en desuso. El instituto ha estado trabajando con la NNSA durante aproximadamente 18 meses en el papeleo necesario para repatriar dos de las tres fuentes y eliminarlas a través del Programa de Recuperación de Fuentes fuera del País de Origen. Se espera que las dos fuentes se extraigan en el 2021. La tercera fuente de cobalto finalmente se eliminará en Guatemala. La NNSA también ayudará con el desmantelamiento y el retiro de esa fuente de cobalto-60.
Nigeria
Nigeria cuenta actualmente con nueve máquinas de radioterapia (seis linacs y tres máquinas de cobalto-60) ubicadas en seis centros de radioterapia que atienden a una población de 190 millones. El comité solicitó información a un contacto del Hospital Nacional de Abuya sobre la experiencia con la adopción del Halcyon, un linac que (según su fabricante, Varian) tiene el potencial de aumentar el acceso global a la radioterapia al tiempo que reduce los requisitos de blindaje, personal, electricidad y el costo. La máquina Halcyon se encuentra en el NSIA-LUTH Cancer Center (NLCC) en Lagos y se compró en 2018 con la ayuda del Fondo de Intervención del Gobierno Federal de Nigeria. La instalación se completó unos 18 meses después. Los principales impulsores para la compra de esta máquina específica fueron que podría instalarse en el búnker existente para la máquina de teleterapia de cobalto-60 del hospital y ofrecería radioterapia guiada por imágenes de alto rendimiento. El hospital no ha experimentado ningún problema importante con la máquina y no se informó ningún tiempo de inactividad extenso.
Senegal
Senegal tiene cuatro máquinas de radioterapia (cuatro linacs) ubicadas en tres centros de radioterapia que atienden a una población de 16 millones. Senegal había dependido de una sola unidad de teleterapia de cobalto-60 hasta 2016, cuando se averió, dejando a toda la población sin opciones de tratamiento. Tras esta avería, el debate público sobre la falta de acceso a los servicios de radioterapia y los costosos tratamientos en el extranjero se convirtió en un problema nacional. Esto eventualmente desencadenó la acción del gobierno y la decisión de comprar tres linacs. Los usuarios finales participaron y fueron consultados para garantizar que las especificaciones de la máquina se ajustaran a las necesidades operativas. También participaron en el proceso de transición el Ministerio de Salud, la autoridad reguladora, el Ministerio de Hacienda, el hospital y organizaciones internacionales. El tratamiento de los pacientes con linacs comenzó en marzo del 2018.
A pesar de la transición fluida a los linacs en Senegal, el país enfrenta desafíos que impiden un funcionamiento igual de fluido. Estos incluyen el costo prohibitivo del equipo del linac y los contratos de mantenimiento de alto costo necesarios para mantener en funcionamiento a los linacs.
Zambia
Zambia tiene tres máquinas de radioterapia (un linac y dos máquinas de teleterapia de cobalto-60) ubicadas en un centro de radioterapia que atiende a una población de 17 millones. En 2007, el gobierno de Zambia puso en servicio el Cancer Diseases Hospital en Lusaka, Zambia, y compró una máquina de teleterapia de cobalto-60 y un linac. La segunda máquina de teleterapia de cobalto-60 se instaló en 2015. En la compra no participaron ni el OIEA ni otros organismos con experiencia en la adopción de la tecnología del linac y el conocimiento del mercado del linac. Como resultado, según un experto que proporcionó información al comité, es posible que Zambia no haya negociado el mejor contrato de servicio posible para el linac. Dependiendo de la gravedad del problema, el funcionamiento del linac podría interrumpirse de 2 semanas (problemas menores) a 6 a 8 semanas (problemas más graves). En el 2019, el tiempo de funcionamiento del linac fue del 80 por ciento. El hospital planea eliminar
gradualmente la teleterapia de cobalto-60 en unos 5 años. Zambia planea expandir los servicios de radioterapia a otras regiones del país en un futuro próximo.
4.4 RADIOCIRUGÍA ESTEREOTÁCTICA
A pesar de la transición de la teleterapia de cobalto-60 a los linacs para la terapia de haz externo, todavía se utilizan muchos dispositivos basados en radioisótopos para un subconjunto de la radioterapia conocido como radiocirugía estereotáctica (stereotactic radiosurgery, SRS). La SRS es una forma de radioterapia que concentra energía de alta potencia para tratar pequeños tumores del cerebro y otras anomalías cerebrales, tales como formaciones de vasos sanguíneos y una variedad de afecciones neuroquirúrgicas que incluyen epilepsia. Cuando se tratan tumores en la parte inferior de la columna vertebral u otras partes del cuerpo, la técnica se suele denominar radioterapia ablativa estereotáctica/radioterapia corporal estereotáctica (stereotactic body radiotherapy, SBRT). La SRS no es quirúrgica en el sentido tradicional porque no hay incisión. En su lugar, utiliza imagenología en 3D para dirigir altas dosis de radiación a la zona afectada.
La SRS para el tratamiento de tumores cerebrales y metástasis tiene resultados de supervivencia similares a los de la radioterapia convencional, pero existe alguna evidencia de mejoras progresivas en la función neurocognitiva posterior al tratamiento. Sin embargo, se cree que las complicaciones relacionadas con el tratamiento, como por ejemplo la necrosis sintomática por radiación, son mayores que con la radioterapia convencional (Lawrence et al., 2010; Milano et al., 2020; Remic et al., 2020).
4.4.1 Tecnologías radioisotópicas
Gamma Knife®, fabricado por Elekta, es una tecnología basada en rayos gamma que administra radiación durante la SRS para tratar tumores cerebrales y otras anomalías funcionales. Gamma Knife® contiene aproximadamente 200 fuentes de cobalto-60. Un Gamma Knife® recién cargado tiene una actividad total de aproximadamente 6,000 Ci (222 TBq) y administra un tratamiento con una tasa de dosis de alrededor de 3 Gy/min con una precisión de 0.3-mm. Esta tasa de dosis disminuirá a medida que las fuentes de cobalto-60 se desintegren durante la vida media de aproximadamente 5.26 años.
Gamma Knife® es un sistema de diseño de gantry en el que los pacientes se acuestan en una cama que se desliza dentro de la máquina. Una vez que el paciente está alineado, las fuentes de cobalto-60 que están dispuestas alrededor de un solo isocentro, tratan el área objetivo desde múltiples ángulos simultáneamente y administran distribuciones de dosis altamente conformes. Tradicionalmente, a los pacientes se les coloca un marco en la cabeza para el procedimiento de tratamiento con el fin de ayudar a dirigir los haces hacia el lugar exacto del tratamiento y preservar el tejido sano circundante (véase la Figura 4.10 a). Uno de los sistemas más nuevos, Leksell Gamma Knife®, ofrece opciones de instalación tanto con marco como sin marco (véase la Figura 4.10 b y c), lo que permite una mayor flexibilidad en el tratamiento. Varian Medical Systems y Huiheng Medical, Inc. también fabrican dispositivos que ofrecen SRS basada en rayos gamma. El costo de un dispositivo de SRS basado en rayos gamma es de aproximadamente $3 millones a $4 millones (Capala et al., 2015) con costos de instalación adicionales de $1 millón a $2 millones relacionados con el blindaje y la preparación del lugar. Los costos de mantenimiento también son altos, alrededor de $10,000 por cada unidad al año. La vida útil prevista para un dispositivo de SRS basado en rayos gamma como por ejemplo el Gamma Knife® es de alrededor de 10 años.
Una revisión reciente estima que hay 113 dispositivos de SRS basados en rayos gamma en los Estados Unidos (Dean et al., 2019), un pequeño aumento con respecto a los 104 de hace aproximadamente 10 a 15 años (NRC, 2008). Al igual que con los otros dispositivos de radioterapia analizados, existen disparidades en el acceso. Hay un dispositivo de SRS basado en rayos gamma disponible para entre 3 y 15 millones de personas en los países de ingresos altos, pero solo 1 para entre 132 y 370 millones de personas en los LMIC (Fezeu et al., 2014).
Una compañía china, GammaStar® Medical Group, Ltd., vende un dispositivo de SRS de cobalto-60 llamado Gyro Knife, que contiene 190 fuentes con una actividad total de 6,000 a 7,000 Ci (260 TBq). Este dispositivo es el equivalente funcional del linac isocéntrico dedicado a la SRS, descrito en la Sección 4.4.2. El cabezal de terapia Gyro Knife hace girar la fuente sobre un eje, utilizando un colimador de múltiples hojas para dirigir el haz de radiación hacia el tumor, mientras que el gantry gira el cabezal de terapia alrededor del cuerpo del paciente (NRC, 2008). A diferencia del Gamma Knife®, que se utiliza para el tratamiento de tumores cerebrales y otras anomalías funcionales del cerebro, este dispositivo se puede utilizar para tratar tumores en cualquier parte del cuerpo. Otro dispositivo, GammaPod, fabricado por Xcision Medical Systems, tiene como objetivo administrar SBRT para tratar el cáncer de mama. El GammaPod, que recibió la aprobación de la FDA en 2017, utiliza miles de haces de radiación enfocados procedentes de 36 fuentes rotativas de cobalto-60 radiactivo.12
___________________
12 Visite https://www.fda.gov/news-events/press-announcements/fda-clears-stereotactic-radiotherapy-system-use-treating-breast-cancer.
FUENTE: Elekta.
4.4.2 Tecnologías alternativas
Actualmente existen tres opciones para alternativas no radioisotópicas a la SRS basada en rayos gamma: La SRS con linac isocéntrico estándar; la SRS con linac isocéntrico dedicado; y el linac en miniatura en un brazo robótico (CyberKnife®).
La SRS con un linac isocéntrico estándar se puede utilizar para el tratamiento de tumores en cualquier parte del cuerpo. Las modificaciones necesarias a un linac estándar para su uso en la SRS se han descrito en detalle en otra parte (NRC, 2008).
Los linacs dedicados a SRS proporcionan resultados clínicos similares a los del Gamma Knife®. Algunos linacs utilizan marcos estereotácticos mientras que otros (p. ej., Novalis®, BrainLab) utilizan una máscara para la inmovilización y la imagenología de rayos X en línea de las estructuras internas (NRC, 2008). Estas sofisticadas técnicas sin marco utilizan un colimador de micromultihoja para dar forma a los campos irregulares y permiten la irradiación estereotáctica tanto intracraneal como extracraneal, con costos de equipamiento y funcionamiento similares a los del Gamma Knife®. El precio de un linac de 15 MeV dedicado a realizar SRS se estima en $2 millones (Pannullo et al., 2019).
El sistema CyberKnife® para SRS proporciona un enfoque diferente para la administración de la dosis guiada por imágenes. Utiliza haces de fotones de 6 MeV producidos por un acelerador lineal compacto montado en un brazo robótico. El brazo robótico tiene seis grados de libertad de traslación y rotación para la introducción espacial del haz (NRC, 2008). Estereotácticamente, el CyberKnife® se basa en IGRT para el seguimiento de su(s) objetivo(s) tanto en el espacio como en el tiempo. Por lo tanto, el CyberKnife® permite la SRS sin marco, esto es, puede funcionar sin un marco estereotáctico rígido e invasivo, lo que mejora la comodidad del paciente (véase la Figura 4.11). El dispositivo dirige el haz de radiación hacia el objetivo desde 1,300 posiciones con una precisión de administración de dosis informada de aproximadamente 1 mm. El CyberKnife® puede administrar dosis radioquirúrgicas a objetivos extracraneales, tales como la columna vertebral, el pulmón y la próstata, utilizando el esqueleto del cuerpo o marcadores fiduciarios implantados quirúrgicamente como marco de referencia para fines de focalización (NRC, 2008). El costo de un CyberKnife® es de alrededor de $3 a $4 millones y los costos de instalación son de alrededor de $0.5 a $0.75 millones (Pannullo et al., 2019). La vida útil estimada de un CyberKnife® es de unos 10 años.
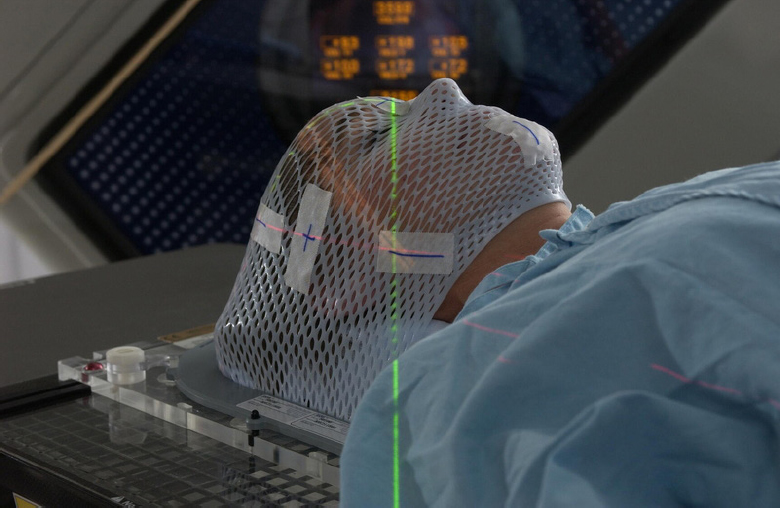
FUENTE: Con permiso de la Mayo Foundation for Medical Education and Research. Todos los derechos reservados.
Al menos una compañía (ZAP Surgical Systems, Inc., San Carlos, California) está desarrollando un sistema de linac de 2.7 MeV de menor costo dedicado a SRS con la intención de reducir los costos de instalación y ampliar el acceso en los países de menores recursos (Weidlich et al., 2017). El sistema, denominado Zap-X, se comercializa como autoblindado y, por lo tanto, no suele requerir un búnker de radiación. El sistema está limitado por su diseño a la realización de SRS a los tumores del cerebro, la cabeza y el cuello.
4.4.3 Consideraciones sobre la adopción de tecnologías alternativas
Existe un debate sobre las ventajas relativas del Gamma Knife® frente a la SRS basada en linac. Los claros beneficios de la SRS basada en linac son que no utiliza material radiactivo, es más versátil y se puede utilizar para tratar varias localizaciones de tumor, y los costos de tratamiento son más bajos cuando se utilizan tanto sistemas linac estándar como dedicados (Griffiths et al., 2007). La innovación continua probablemente reducirá los costos de compra, instalación y mantenimiento de los sistemas de SRS basados en linac. A pesar de estos beneficios, la precisión de la administración de la radiación para el tratamiento de lesiones intracraneales, tanto únicas como múltiples, mediante el Gamma Knife® sigue siendo superior a cualquier sistema de SRS basado en linac (Ma et al., 2014).
Un estudio retrospectivo reciente en el que se analizan los patrones de práctica de la SRS basada en rayos gamma frente al uso de la SRS basada en linac en los Estados Unidos, según el tipo de instalación, ubicación y otros factores, descubrió que, aunque la SRS basada en rayos gamma es la modalidad más comúnmente utilizada para la SRS de fracción única, el uso de la SRS basada en linac está aumentando. El estudio atribuyó el aumento del uso de la SRS basada en linac a la disponibilidad (específicamente en los centros médicos comunitarios en lugar de los centros médicos académicos) y a la ubicación (en los estados no occidentales en comparación con los estados occidentales). Los autores también notaron una falta de datos que permitan la comparación de las dos modalidades de tratamiento en términos de eficacia y toxicidad. La elección del Gamma Knife® frente a la SRS basada en linac en los Estados Unidos se basa en cierta medida en la afección que se está tratando, pero también en factores no clínicos tales como la preferencia del usuario, la disponibilidad y el costo (Park et al., 2016).
En poco más de una década (de 2007 a 2017), se multiplicaron por más de cuatro las unidades de SRS en los Estados Unidos. Este aumento se debe principalmente a la adopción generalizada de sistemas de SRS basados en linac. Para 2017, había aproximadamente 428 sistemas de SRS dedicados con sistemas basados en linac entre los más comunes (39 por ciento), seguidos por CyberKnife® (35 por ciento) y Gamma Knife® (26 por ciento) (Dean et al., 2019). En Europa, se han observado tendencias similares en la adopción más amplia de sistemas
de SRS basados en linac en comparación con los sistemas de SRS basados en rayos gamma. En general, en los Estados Unidos hay 1 instalación de SRS por cada 800,000 personas, en comparación con 1 por cada 4.1 millones de personas en Europa y 1 por cada 35 millones de personas en América del Sur (Pannullo et al., 2019). Según el fabricante, en África hay cinco dispositivos Gamma Knife® y ninguna instalación de SRS basada en linac en todo el continente para una población de 1,200 millones.
La cantidad inadecuada de neurocirujanos, oncólogos de radioterapia y físicos en los LMIC y los altos costos de las instalaciones de SRS representan barreras importantes para resolver la escasez de instalaciones de SRS en relación con los pacientes. Estas barreras se ven reforzadas por los costos de reposición (para SRS basada en rayos gamma), mantenimiento y reparaciones, que requieren costosos contratos de mantenimiento con los fabricantes.
Un grupo sugirió que la SRS basada en linac tiene el potencial de ser adoptada más fácilmente por los LMIC debido a la economía y la relativa facilidad para preparar al paciente y operar los dispositivos en comparación con el Gamma Knife®. Aunque todavía se necesita un equipo de neurocirujanos, oncólogos de radioterapia y físicos altamente capacitados, el grupo sugiere que los expertos pueden brindar apoyo de forma remota, lo que permite que los proveedores de atención local menos especializados presten servicios en el lugar. Este arreglo es similar a otros modelos de telemedicina que ya existen (Datta y Rajasekar, 2004).
4.5 BRAQUITERAPIA DE ALTA TASA DE DOSIS
La braquiterapia es una forma de radioterapia en la que la radiación se administra en las zonas tumorales de forma interna, a través de un catéter, también conocido como aplicador. Tradicionalmente, la braquiterapia se administraba con material radiactivo que se puede clasificar como permanente o temporal y como tasa de dosis baja (0.4 a 2.0 Gy/h), tasa de dosis media (2 a 12 Gy/hr) o tasa de dosis alta (HDR, superior a 12 Gy/h) según la técnica y el radionucleido seleccionados. La HDR solo se utiliza con dispositivos de carga diferida remotos; esto es, el catéter se coloca primero y las fuentes radiactivas se insertan (cargan) después. Los sistemas de HDR disponibles en el mercado suelen tratar a una tasa de dosis de 100 a 300 Gy/h y deben alojarse en habitaciones bien blindadas.
La implementación de imagenología tridimensional mediante tomografía computarizada (CT) o resonancia magnética ha mejorado la planificación de la braquiterapia y la ha convertido en una opción de tratamiento muy precisa y confiable para muchos tipos de cáncer, especialmente para cánceres ginecológicos, tales como los cánceres de cuello uterino y de vagina (Holschneider et al., 2019; OMS, 2014). Además, la braquiterapia de HDR es un tratamiento eficaz para el cáncer de mama cuando está indicada la irradiación parcial de la mama (Shah et al., 2018). La principal ventaja de la braquiterapia de HDR en comparación con la radioterapia convencional es que el riesgo de efectos secundarios se minimiza debido a la naturaleza específica y precisa de administrar la radioterapia desde el interior del cuerpo.
La utilización de la braquiterapia de HDR ha disminuido desde principios de la década del 2000 (Gill et al., 2014; Han et al., 2013; Mahmood et al., 2014) en los Estados Unidos y en otros lugares, donde las tecnologías de haz externo tales como la IMRT, la SBRT y la terapia con protones, la reemplazan cada vez más. Esta desviación de las pautas de tratamiento establecidas (Chino et al., 2020) se ha atribuido a varias posibilidades, entre las que se incluyen las tasas de reembolso más altas con la IMRT y la SBRT, la disminución del acceso a la braquiterapia de HDR debido a los cambios en los patrones de derivación, y la resultante capacitación insuficiente de los residentes de oncología radioterápica y el mantenimiento de los conjuntos de habilidades de braquiterapia debido a la menor cantidad de derivaciones. La disminución en la utilización de la braquiterapia de HDR en el tratamiento del cáncer de cuello uterino ha generado preocupación porque se ha relacionado con la reducción de la supervivencia general de este cáncer (ASTRO, 2019).
4.5.1 Tecnologías radioisotópicas
El radioisótopo más utilizado en la braquiterapia de HDR es el iridio-192. Según el tipo de cáncer que se esté tratando y su ubicación, se colocan uno o más catéteres de plástico delgados de manera intersticial o intracavitaria junto al tumor. A través del control por computadora y en base a un plan de tratamiento específico, se empujan pequeñas pastillas o semillas radiactivas a través de los catéteres hasta el tumor, donde administran la radiación durante un período de tiempo específico, generalmente de 5 a 20 minutos. Una vez que se completa el tratamiento cronometrado, se retiran las fuentes radiactivas y los catéteres. Aunque la mayor parte de la braquiterapia de HDR requiere algunas sesiones para administrar todo el tratamiento prescrito, generalmente se realiza en un entorno ambulatorio y el paciente abandona la instalación entre ciclos.
En comparación con el cobalto-60 y el cesio-137, que se han utilizado para la braquiterapia en el pasado, el iridio-192 tiene una alta actividad específica, lo que permite una fuente más pequeña para la misma actividad y energía de fotones más baja, que requiere menos blindaje. Una desventaja del iridio-192 es su vida media más corta
(74 días), que requiere la reposición de la fuente cada 3 a 4 meses. Por el contrario, una fuente de cobalto-60 se puede utilizar hasta un máximo de 5 años, lo que significa que durante la vida útil recomendada de una sola fuente de cobalto-60, se tendrían que realizar aproximadamente 20 intercambios de fuentes de iridio-192. Las fuentes de HDR solo pueden ser repuestas por personal especialmente capacitado. En algunos países, el papeleo aduanero y las autorizaciones de envío de las fuentes pueden causar retrasos significativos en la reposición de la fuente, lo que lleva al deterioro de una gran proporción de la actividad útil de la fuente (Mailhot Vega et al., 2018).
En los Estados Unidos, los típicos dispositivos de carga diferida remotos utilizan una fuente de iridio-192 de 10 Ci (370 GBq) y, por lo tanto, las fuentes de braquiterapia de HDR son una fuente de Categoría 3 de la U.S. NRC. Sin embargo, en otros lugares, las fuentes de braquiterapia de HDR se consideran fuentes de Categoría 2 según el sistema de clasificación del OIEA.
4.5.2 Tecnologías alternativas
La braquiterapia electrónica ofrece varias características únicas en comparación con la braquiterapia tradicional, entre las que se incluyen fotones de menor energía (por lo general, menos de 120 kVp) en comparación con el tratamiento basado en isótopos y, por lo tanto, una menor necesidad de blindaje. Sin embargo, según los datos disponibles, la Sociedad Americana de Braquiterapia declaró que "no se recomienda el uso de la braquiterapia electrónica fuera del registro o ensayo prospectivo para pacientes con cáncer de mama, cánceres de piel no melanomatosos o pacientes con cáncer de endometrio o de cuello uterino que requieran braquiterapia del manguito vaginal" (Tom et al., 2019).
Actualmente existen tres dispositivos capaces de generar braquiterapia intracavitaria de forma electrónica; el sistema Xoft Axxent (Xoft/iCAD Inc.), el sistema INTRABEAM (Carl Zeiss Meditec) y Papillon (Ariane Medical). Estos sistemas utilizan rayos X en lugar de radionucleidos para generar la radiación terapéutica. Cada sistema tiene características únicas: el sistema Xoft se utiliza para braquiterapia intracavitaria y de superficie; el INTRABEAM se utiliza con mayor frecuencia en la braquiterapia intraoperatoria; y el Papillon se puede utilizar para tratamientos rectales, intraoperatorios y superficiales. Eaton (2015) realizó una revisión completa de los diferentes sistemas.
El sistema Xoft Axxent, lanzado por primera vez en 2006, utiliza un tubo de rayos X en miniatura en el extremo de un cable, que se utiliza para llevar energía y agua de refrigeración al tubo de rayos X que se coloca en el paciente (véase la Figura 4.12). Cada sistema de tubo de rayos X tiene una vida limitada, estimada en 12 horas o entre 30 y 50 tratamientos, después de lo cual se debe reemplazar. El sistema viene con varios aplicadores que se utilizan para zonas de tratamiento específicas (p. ej., útero, cuello uterino, endometrio). Está diseñado para utilizarse en un entorno ambulatorio, al igual que la braquiterapia de HDR convencional. Un pequeño ensayo clínico mostró
FUENTE: Cortesía de Xoft Inc., una filial de iCAD, Inc.
resultados clínicos prometedores utilizando el sistema Xoft de braquiterapia electrónica para tratar cánceres en lugares donde la braquiterapia de HDR tradicional puede no ser una opción (Lozares-Cordero et al., 2019).
La radioterapia intraoperatoria (Intraoperative radiation therapy, IORT) de INTRABEAM permite el tratamiento dirigido de ciertos tumores durante la cirugía. Mediante el uso de rayos X de baja energía, se puede administrar radiación intraoperatoria con una dosis alta precisamente en el tumor o, después de la extirpación del tumor, en el lecho tumoral restante. En los Estados Unidos, INTRABEAM tiene autorización 510(k) de la FDA13 específicamente para la IORT de tumores en el cerebro, la mama, el sistema gastrointestinal, la cabeza y el cuello, las metástasis espinales y ciertos cánceres de piel.
El sistema INTRABEAM tiene un canal rígido entre un acelerador de electrones y el objetivo que se coloca en el paciente. Un cañón de electrones emite electrones en la sección del acelerador. El haz (energía máxima de 50 keV) pasa a través de un deflector que lo dirige hacia un objetivo de oro y crea una distribución de dosis esférica al final de la línea. El sistema INTRABEAM se puede utilizar por vía intracraneal y para lesiones de cabeza y cuello utilizando un catéter estéril ajustado y también para lesiones mamarias utilizando un aplicador esférico. Debido a que el tratamiento INTRABEAM es intraoperatorio, no es una alternativa viable a los usos más comunes de la braquiterapia de HDR, que son para tratar cánceres ginecológicos en un entorno clínico ambulatorio.
El sistema Papillon se ha utilizado para tratar cánceres rectales y superficiales (de piel), así como también para realizar braquiterapia intraoperatoria. Al igual que el INTRABEAM, el Papillon actualmente no puede tratar cánceres ginecológicos, lo que lo convierte en un sustituto directo inadecuado de la braquiterapia de HDR.
4.5.3 Consideraciones sobre la adopción de tecnologías alternativas
Los cánceres ginecológicos, incluido el cáncer de cuello uterino, presentan una carga de salud significativa en los LMIC. La incapacidad de las pacientes para recibir tratamiento se refleja en las muy bajas tasas de supervivencia a 5 años para el cáncer de cuello uterino en África (15 a 30 por ciento) en comparación con las tasas de los países de ingresos más altos (60 por ciento en América del Norte; Denny y Anorlu, 2012). Debido al bajo número de sistemas de braquiterapia de HDR en los LMIC y la gran demanda de dichos recursos, es probable que en un futuro próximo aumente la cantidad de sistemas de braquiterapia de HDR en estos países (Grover et al., 2015). El OIEA también ha reconocido la necesidad de sistemas de braquiterapia de HDR adicionales en todo el mundo (OIEA, 2015a, d).
Algunos países africanos están implementando nuevos programas de braquiterapia y otros están ampliando la infraestructura de braquiterapia existente. Radiating Hope, una organización sin fines de lucro cuya misión es proporcionar equipos de radioterapia a países de escasos recursos, en 2013 proporcionó una unidad de braquiterapia de HDR al centro oncológico del Institut Curie en Dakar, Senegal, que permitió que miles de mujeres senegalesas con cáncer de cuello uterino recibieran tratamiento (Einck et al., 2014). Se tuvieron que superar numerosos desafíos, incluida la falta de espacio dedicado para instalar el equipo, la falta de un simulador de CT en las proximidades, la incapacidad para realizar una sedación consciente en la sala de tratamiento y la incapacidad de conseguir que el sistema de planificación del tratamiento funcionara en la infraestructura informática existente. Finalmente, gracias a un pensamiento innovador conjunto, se desarrolló una serie de soluciones para que se pudiera utilizar el sistema de HDR.
Los fabricantes de los sistemas de braquiterapia, tales como Elekta y Varian, reconocen la necesidad de ampliar la capacidad de la braquiterapia y han desarrollado iniciativas con ese objetivo. Elekta ha desarrollado un programa llamado BrachyAcademy,14 que tiene como objetivo promover el uso de la braquiterapia en todo el mundo. De manera similar, Varian está desempeñando un papel activo en la Cervix Cancer Research Network, una filial del Gynecologic Cancer InterGroup, que se centra en aumentar el acceso a los ensayos clínicos para mejorar los resultados de las mujeres con cánceres ginecológicos en los LMIC.
A pesar de estos esfuerzos, existen desafíos asociados a la braquiterapia de HDR. Entre ellos se encuentran los gastos de blindaje de la sala, la necesidad de cambiar la fuente con frecuencia y la necesidad de capacitación y conocimiento específicos de los componentes del dispositivo de carga diferida. Esto es particularmente relevante en los LMIC, donde la experiencia técnica no siempre está disponible. El sistema Xoft tiene potencial para convertirse en una alternativa viable a la braquiterapia de HDR con iridio-192 en los países de bajos recursos, ya que no requiere un búnker y es móvil. Las advertencias del sistema Xoft Axxent se relacionan con el costo continuo del reemplazo diario del sistema de tubo de rayos X en una clínica de gran actividad y las limitaciones de los tipos de cánceres ginecológicos que se pueden tratar en base a los aplicadores disponibles.
___________________
13 Consulte la descripción del proceso en el Capítulo 2.
14 Visite https://www.brachyacademy.com.
4.6 CAPÍTULO 4: HALLAZGOS Y RECOMENDACIONES
Hallazgo 11: El progreso más notable en la adopción de tecnologías alternativas es la adopción a nivel mundial de tecnologías de rayos X para la irradiación de la sangre y con fines de investigación. En los Estados Unidos, los incentivos financieros proporcionados por el gobierno a través del Proyecto de Reemplazo de Irradiadores de Cesio son un importante contribuyente a la transición de los irradiadores de cesio a las tecnologías de rayos X y a la eliminación gradual del cesio-137 en forma de cloruro de cesio de las aplicaciones médicas y de investigación. Se podrían lograr avances adicionales con el reemplazo de los irradiadores de cesio utilizados en la investigación al ayudar a la comunidad de investigación con el diseño y la financiación de estudios de equivalencia.
Los irradiadores de sangre por rayos X se reconocen como una alternativa adecuada y económica a la irradiación con cesio-137 y cobalto-60. La adopción generalizada de los irradiadores de rayos X para la irradiación de la sangre se produjo tras la implementación del CIRP. Este proyecto ofrece incentivos económicos para la compra de un nuevo dispositivo no radioisotópico, así como también para retirar y eliminar el irradiador de cesio-137 y cobalto-60. Hasta la fecha, el CIRP ha ayudado a retirar 165 irradiadores de cesio-137 y se está programando el retiro de otros 150 irradiadores. También se ha adoptado ampliamente la tecnología de rayos X para la irradiación de sangre en otros lugares.
De manera similar al reemplazo de los irradiadores de sangre, el CIRP ha facilitado la adopción de tecnología de rayos X con fines de investigación en los Estados Unidos. Desde el inicio del CIRP, se han reemplazado alrededor del 25 por ciento de los irradiadores de investigación en los Estados Unidos. Sin embargo, este proceso ha enfrentado desafíos, principalmente porque los investigadores deben calibrar individualmente los parámetros experimentales y establecer nuevos protocolos para la modalidad de irradiación alternativa. De esta manera, con una certeza razonable, pueden decidir si un tipo particular de irradiador de rayos X es de equivalencia suficiente con el irradiador que habían estado utilizando anteriormente o determinar un factor de ponderación para describir las diferencias en los resultados y garantizar la continuidad entre los experimentos heredados y los resultados futuros. Estos estudios comparativos consumen recursos que suelen ser escasos en las instituciones de investigación.
Recomendación F: la Administración Nacional de Seguridad Nuclear debería colaborar con socios federales como el Departamento de Salud y Servicios Sociales, la Fundación Nacional de Ciencias y la Administración de Alimentos y Medicamentos para apoyar la realización de estudios de equivalencia para los investigadores que estén considerando reemplazar sus irradiadores de investigación de cesio o cobalto con tecnologías alternativas. Los hallazgos de estos estudios deberían estar ampliamente disponibles.
En la Sección 3141 de la Ley de Autorización de Defensa Nuclear de 2019, el Congreso estableció un objetivo ambicioso de eliminar gradualmente para 2027 todos los irradiadores de sangre e investigación de cesio en los Estados Unidos (Congreso de los EE. UU., Cámara de Representantes, 2018). Un obstáculo para lograr este objetivo es el reemplazo de los irradiadores de cesio-137 y cobalto-60 utilizados en la investigación. Sin embargo, el objetivo podría alcanzarse mediante la coordinación dentro de las agencias federales que normalmente financian la investigación para ayudar a facilitar los estudios de equivalencia. La NNSA y los socios federales podrían ayudar a los investigadores a adoptar tecnologías alternativas mediante la concesión de subvenciones para respaldar los estudios de equivalencia; financiar proyectos de colaboración entre laboratorios nacionales y la industria con el objetivo de recopilar datos de comparación (véase la Sección 5.2.3 para el análisis del proyecto Team Nablo que se podría utilizar como modelo para estudios comparativos); definir evidencia sustancial de prueba de equivalencia para ayudar a guiar a los investigadores; y optimizar los procesos para la evaluación de evidencia en una aplicación que involucra una decisión de equivalencia.
Hallazgo 12: Las tecnologías alternativas no proporcionan una “solución única para todos los casos”, y esto es particularmente evidente en las aplicaciones médicas en países de ingresos altos, bajos y medios debido a las marcadas desigualdades en el acceso a la atención médica y los recursos para la salud. La adopción de tecnologías alternativas para la terapia del cáncer en algunos países de ingresos bajos y medios ha tenido impactos negativos no deseados en la atención de los pacientes debido a la falta de una fuerza laboral capacitada, y los recursos y la infraestructura necesarios para permitir que estas alternativas sean opciones viables.
Los linacs médicos son una alternativa ampliamente utilizada a las unidades de teleterapia de cobalto-60 y son la práctica estándar en los Estados Unidos y otros países de ingresos altos y muchos de ingresos medios. En comparación con las máquinas de teleterapia de cobalto-60, los linacs son complejos y tienen mayores requisitos de capacitación, infraestructura y mantenimiento, lo que los convierte en una opción menos adecuada para la radioterapia en muchos LMIC.
Con la asistencia técnica de expertos de organizaciones tales como el OIEA y otras, muchos gobiernos de África y otros LMIC están construyendo o ampliando centros de terapia del cáncer. Los planes para la adquisición y puesta en servicio de equipos para los centros suelen ser incompatibles con la infraestructura y los recursos disponibles y, en cambio, están impulsados por el deseo del gobierno de obtener equipos de última generación. Como resultado, se suelen elegir los linacs más sofisticados en lugar de las máquinas de teleterapia de cobalto-60 más simples. Si bien se mantiene el deseo de la comunidad internacional de eliminar gradualmente el uso de la teleterapia de cobalto-60, los frecuentes cortes de energía han provocado interrupciones en el funcionamiento del linac en algunos países africanos. Además, el lento proceso interno para solicitar apoyo técnico y de mantenimiento para los linacs, la falta de capacidades locales para brindar ese apoyo y la falta de disponibilidad de piezas de repuesto se suman a los retrasos en la administración de la terapia del cáncer. En base los estudios de casos del comité, es probable que, al menos en un futuro próximo, la teleterapia de cobalto-60 desempeñe un papel importante en la terapia del cáncer en los LMIC.
Recomendación G: los esfuerzos del gobierno de los EE. UU. y otras organizaciones nacionales e internacionales para reducir el uso de fuentes radiactivas de alta actividad a nivel global y en países de ingresos bajos y medios deberían estar impulsados por el análisis de los recursos, la infraestructura y las necesidades locales. En situaciones en las que los recursos y la infraestructura locales no pueden respaldar alternativas, los esfuerzos deben centrarse en mejorar la seguridad radiológica de las fuentes radiactivas existentes, ayudar a construir la infraestructura y respaldar proyectos de investigación y desarrollo para ajustar las tecnologías para que funcionen eficazmente en entornos con recursos limitados, por ejemplo, cuando no hay un suministro eléctrico confiable.
Los LMIC tienen una creciente necesidad de capacidades para la terapia del cáncer. La asistencia técnica internacional debe adoptar un enfoque holístico para ayudar a los LMIC a desarrollar capacidades de radioterapia, lo que implica abordar necesidades de salud específicas, apoyar la capacitación del personal médico en el uso de tecnologías de linac y proporcionar recursos técnicos adecuados, incluida la reparación de las máquinas de linac y la mejora de la fiabilidad del suministro de electricidad. En países o centros médicos donde la teleterapia de cobalto-60 no puede ser reemplazada por tecnologías de linac, los esfuerzos deben enfocarse en brindar asistencia para mejorar la seguridad y protección de las fuentes radiactivas.
El comité también observa que existe una creciente oportunidad de mercado en los LMIC para los fabricantes de tecnologías alternativas que puedan funcionar de manera eficaz sin necesitar de reparaciones frecuentes y sin depender únicamente de la electricidad de redes inestables. Al menos dos grandes compañías, fabricantes de dispositivos médicos para radioterapia, han invertido en la investigación y el desarrollo de dispositivos que podrían abordar los desafíos de infraestructura en los LMIC que, muchas veces, impiden el funcionamiento normal de un linac. En los Estados Unidos, las empresas más pequeñas, con el apoyo de la NNSA, también han invertido en investigación y desarrollo de máquinas que podrían abordar los desafíos de infraestructura en los LMIC.




























